Insuficiência venosa crônica - como reconhecê-la?
O que é insuficiência1 venosa crônica?
A insuficiência1 venosa crônica é uma anormalidade caracterizada por um mal funcionamento do sistema venoso, causada por problemas nas paredes das veias2 e/ou uma incompetência valvular, associada ou não à obstrução do fluxo sanguíneo venoso, dificultando o retorno do sangue3 ao coração4.
Pode afetar tanto o sistema venoso5 superficial como o sistema venoso profundo, ou mesmo a ambos a um só tempo. A insuficiência1 venosa crônica faz com que o sangue3 se acumule nas veias2, e isso é chamado de estase6 venosa.
Quais são as causas da insuficiência1 venosa crônica?
A insuficiência1 venosa crônica ocorre mais comumente como resultado de um coágulo7 de sangue3 nas veias2 profundas das pernas, uma doença conhecida como trombose venosa profunda8. A insuficiência1 venosa crônica também pode resultar de tumores pélvicos9 que comprimam as veias2 e malformações10 vasculares11. Em algumas ocasiões, a causa permanece desconhecida.
A insuficiência1 venosa crônica que se desenvolve como resultado de trombose venosa profunda8 também é conhecida como síndrome12 pós-trombótica13.
Alguns fatores que favorecem essa condição são:
- estar acima do peso;
- estar grávida;
- ter um histórico familiar do problema;
- ter tido lesão14 das veias2;
- cirurgia ou coágulos sanguíneos anteriores na perna.
Outras causas favorecedoras de insuficiência1 venosa crônica incluem falta de exercício, fumar, trombose venosa profunda8 e flebite15.
Leia sobre "Varizes16", "Prevenção de varizes16" e "Cirurgia de varizes16 de membros inferiores".
Qual é o substrato fisiopatológico da insuficiência1 venosa crônica?
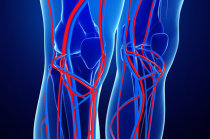
As veias2 fazem o sangue3 retornar ao coração4 a partir de todos os órgãos do corpo. Para isso, o sangue3 das veias2 das pernas precisa fluir para cima, num sentido antigravitacional. Os músculos17 da panturrilha18 e dos pés precisam se contrair a cada passo para comprimir as veias2 e impulsionar o sangue3 para cima e, para manter esse fluxo para cima, as veias2 possuem válvulas unidirecionais que impedem o retorno dele.
A insuficiência1 venosa crônica ocorre quando essas válvulas são danificadas e permitem que o sangue3 volte atrás. A lesão14 da válvula pode ocorrer como resultado do envelhecimento, de ficar sentado, em pé ou acamado por um tempo prolongado (como após uma cirurgia, por exemplo) ou uma combinação de todas essas coisas.
Quando as válvulas estão enfraquecidas e dificultam o fluxo do sangue3, a pressão sanguínea nas veias2 se eleva. A falha das válvulas nas veias2 das pernas em reter o sangue3 contra a gravidade leva ao extravasamento lento dele para fora das veias2, resultando em pernas inchadas.
Quais são as características clínicas da insuficiência1 venosa crônica?
Os sintomas19 de insuficiência1 venosa crônica podem incluir:
- inchaço20 nas pernas ou tornozelos;
- sensação de aperto nas panturrilhas21 ou pernas com coceira e doloridas;
- dor ao caminhar que para quando a pessoa descansa;
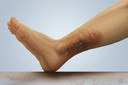
- pele22 amarronzada, muitas vezes perto dos tornozelos;
- varizes16;
- úlceras23 nas pernas que às vezes são difíceis de tratar;
- uma sensação desconfortável nas pernas e um desejo de mover constantemente as pernas;
- cãibras dolorosas nas pernas ou espasmos24 musculares.
Como o médico diagnostica a insuficiência1 venosa crônica?
O médico procurará obter seu histórico médico, fará um exame físico e provavelmente pedirá um exame de imagem chamado ultrassom Duplex, que analisa o fluxo sanguíneo e a estrutura das veias2 das pernas, verificando a direção e a velocidade do fluxo sanguíneo. Porém, como os sintomas19 da insuficiência1 venosa crônica podem parecer com os sintomas19 de outras condições de saúde25, o médico terá de fazer um diagnóstico26 diferencial.
Como o médico trata a insuficiência1 venosa crônica?
O tratamento da insuficiência1 venosa crônica pode incluir uma tentativa de melhorar o fluxo sanguíneo nas veias2, mantendo as pernas elevadas. Isso pode reduzir o inchaço20 e ajudar a aumentar o fluxo sanguíneo. O uso de meias de compressão e a prática de exercícios regulares orientados também podem melhorar o fluxo sanguíneo. Medicamentos que aumentam o fluxo sanguíneo através dos vasos podem ser usados junto com a terapia de compressão.
Outra terapêutica27 possível é a ablação28 a laser ou radiofrequência, que é um procedimento minimamente invasivo. Um cateter é colocado diretamente na veia afetada e por meio de calor fecha a veia comprometida. Uma vez que a veia é fechada, menos sangue3 se acumula na perna e o fluxo sanguíneo geral é melhorado.
A escleroterapia29 pode ser usada em casos mais graves. Um produto químico é injetado nas veias2 afetadas com o objetivo de causar cicatrizes30 nas veias2 de modo que elas não possam mais transportar sangue3.
Por fim, a cirurgia pode ser feita em casos ainda mais graves. É feita uma ligadura da veia afetada para que o sangue3 não flua mais através dela. Se a veia ou suas válvulas estiverem muito danificadas, a veia poderá ser removida. Em casos de obstrução ou retirada da veia, o sangue3 passa a fluir por outras veias2 colaterais.
Como evolui a insuficiência1 venosa crônica?
Com a progressão, a insuficiência1 venosa crônica pode levar a outras morbidades. As úlceras23 venosas crônicas são comuns e muito difíceis de tratar. Mesmo com o tratamento, as recorrências31 são comuns se a hipertensão32 venosa persistir.
Quase 60% das pessoas acometidas desenvolvem flebite15, que muitas vezes progride para trombose venosa profunda8 em mais de 50% dos pacientes. A insuficiência1 venosa também pode levar à hemorragia33 grave. A cirurgia para a insuficiência1 venosa permanece insatisfatória.
Veja também sobre "Claudicação intermitente34", "Caminhadas" e "Doenças das veias2".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites da Cleveland Clinic e do National Institutes of Health.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.