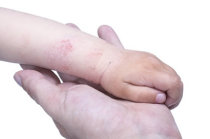
Angioedema crônico alérgico
O que é angioedema1 crônico2 alérgico?
O angioedema1 crônico2 alérgico é uma condição médica caracterizada por episódios recorrentes de inchaço3 súbito e pronunciado, geralmente em áreas como rosto, lábios, língua4, garganta5, mãos6, pés ou genitais, desencadeados por uma causa alérgica específica.
No entanto, o angioedema1 crônico2 nem sempre é alérgico. Às vezes, pode estar relacionado a fatores genéticos, distúrbios autoimunes7 ou, em alguns casos, pode ser idiopático8, o que significa que não há uma causa clara identificada para ele.
Angioedema1 crônico2 alérgico e edema9 de Quincke são termos que muitas vezes são usados de forma intercambiável, mas eles se referem a condições ligeiramente diferentes. O angioedema1 crônico2 alérgico é uma forma específica de angioedema1 que ocorre de forma recorrente, está associado a reações alérgicas específicas e pode ter um componente genético mais proeminente do que outras formas.
Portanto, embora o edema9 de Quincke e o angioedema1 crônico2 alérgico possam ser considerados termos relacionados e muitas vezes se sobreponham em sua apresentação clínica, o angioedema1 crônico2 alérgico é uma forma específica de angioedema1 que está associada a reações alérgicas recorrentes. O edema9 de Quincke, por sua vez, pode ser desencadeado por medicação ou, em alguns casos, pode ser hereditário.
Quais são as causas do angioedema1 crônico2 alérgico?
O angioedema1 crônico2 alérgico pode ser desencadeado por uma reação alérgica10:
- a certos alimentos, como nozes, peixes, mariscos, leite, ovos, trigo, soja, etc.;
- a alguns medicamentos, entre os quais estão os antibióticos, aspirina, anti-inflamatórios não esteroidais e certos medicamentos para pressão arterial11;
- a picadas de insetos, como abelhas, vespas e formigas;
- e a alérgenos12 ambientais, como pólen, ácaros, pelos de animais e mofo, que podem desencadear uma resposta alérgica que causa angioedema1 em pessoas sensíveis.
Em alguns casos, a causa exata do angioedema1 crônico2 alérgico pode não ser identificada. Pessoas com histórico familiar de angioedema1 ou outras condições alérgicas têm maior probabilidade de desenvolver angioedema1 crônico2 alérgico.
Leia sobre "Alergias alimentares", "Alergia13 às proteínas14 do leite de vaca", "Alergia13 a camarão".
Qual é o substrato fisiopatológico do angioedema1 crônico2 alérgico?
O angioedema1 crônico2 alérgico é precipitado por uma reação alérgica10 mediada por imunoglobulina15 E (IgE). É desencadeado pela exposição a alérgenos12 específicos, que o sistema imunológico16 reconhece erroneamente como uma substância perigosa. Os anticorpos17 IgE ligam-se aos mastócitos18 e basófilos, que são tipos de células19 do sistema imunológico16 encontrados em tecidos como a pele20, as vias aéreas e o trato gastrointestinal e fazem a liberação de mediadores inflamatórios, causando a vasodilatação e aumento da permeabilidade21 vascular22, permitindo assim a passagem de fluidos e proteínas14 para os tecidos circundantes. Como resultado, há um inchaço3 (edema9) localizado.
Esse ciclo de reações alérgicas pode ocorrer repetidamente ao longo do tempo, resultando em episódios recorrentes de edema9.
Quais são as características clínicas do angioedema1 crônico2 alérgico?
O principal sintoma23 de angioedema1 crônico2 alérgico é um inchaço3 recorrente da pele20, repentino e pronunciado, que geralmente desaparece espontaneamente dentro de 24 a 48 horas. O inchaço3 ocorre de repente e pode se repetir ao longo do tempo, variando em gravidade.
Em certo número de casos, ele pode ser reconhecido como estando associado a uma resposta alérgica e pode ser acompanhado por coceira, sensação de queimação ou pressão ou dor na área afetada. O edema9 resultante pode ocorrer em qualquer parte do corpo, mas é mais comum em regiões de pele20 final, como face24, lábios, língua4, garganta5, mãos6, pés e genitais e, em alguns casos, nos tratos gastrointestinal e respiratório.
Em geral, a situação não é grave e o edema9 responde bem aos anti-histamínicos, mas dependendo da localização do edema9, os sintomas25 podem variar de leve a potencialmente fatais, especialmente se houver edema9 na região da garganta5. Essa eventualidade, contudo, é muito rara, mas pode levar a dificuldade respiratória e requerer atenção médica imediata.
É frequente que os pacientes tenham um histórico de outras condições alérgicas, como rinite26 alérgica, asma27 ou urticária28.
Como o médico diagnostica o angioedema1 crônico2 alérgico?
Vários passos são necessários para se estabelecer com precisão um diagnóstico29 de angioedema1 crônico2 alérgico:
- entrevista clínica;
- exame físico;
- testes alérgicos cutâneos;
- testes alérgicos de sangue30 (por exemplo, teste de IgE específico), que ajudarão a identificar possíveis alérgenos12 que estejam desencadeando os episódios de angioedema1;
- e exclusão de outras causas médicas que possam causar inchaço3.
Uma vez que o diagnóstico29 de angioedema1 crônico2 alérgico tenha sido feito, o médico pode recomendar monitoramento regular para acompanhar a frequência e a gravidade dos episódios, ajustar o plano de tratamento conforme necessário e ajudar a gerenciar quaisquer complicações.
Como o médico trata o angioedema1 crônico2 alérgico?
O tratamento pode envolver uma combinação de medidas preventivas e medicamentos para controlar os sintomas25. Isso pode incluir identificar e evitar os alérgenos12 conhecidos e usar anti-histamínicos de segunda geração, como cetirizina, loratadina ou fexofenadina, que são a primeira linha de tratamento, para aliviar os sintomas25.
Em casos graves ou quando os anti-histamínicos não são suficientes, corticosteroides orais podem ser prescritos para reduzir a inflamação31. No entanto, o uso a longo prazo deve ser evitado devido aos efeitos colaterais32.
Outra opção nos casos graves é o uso de epinefrina (adrenalina33) para controlar o inchaço3 e prevenir complicações que ameaçam a vida. Especialmente quando há envolvimento das vias respiratórias, a epinefrina pode ser necessária para tratamento emergencial.
Identificar e evitar os fatores desencadeantes conhecidos (alimentos, medicamentos, picadas de insetos, etc.) é fundamental para prevenir novos episódios. Educar o paciente sobre a condição e fornecer um plano de ação para gerenciar crises de angioedema1 é crucial. Isso pode incluir o uso de auto-injetores de epinefrina para emergências.
Dependendo da gravidade dos sintomas25 e da presença de complicações, tratamentos de suporte adicionais podem ser necessários. Isso pode incluir terapia de fluidos intravenosos para manter a hidratação, oxigenoterapia para garantir uma boa oxigenação do sangue30 e, em casos extremos, suporte respiratório com intubação e ventilação34 mecânica.
Veja também sobre "Como acontece a anafilaxia35", "Edema9 de Quincke", "Dermatite36 atópica" e "Alergia13 respiratória".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites da U.S. National Library of Medicine, do NHS – National Health Services e da Cleveland Clinic.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.