Tromboflebite
O que é tromboflebite1?
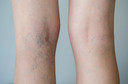
A tromboflebite1 é um processo inflamatório das paredes internas das veias2 que faz com que um coágulo3 de sangue4 se forme e bloqueie uma ou mais veias2, geralmente nas pernas. A veia afetada pode estar perto da superfície da pele5 (tromboflebite1 superficial) ou profundamente dentro de um músculo (trombose venosa profunda6).
Quais são as causas da tromboflebite1?
O trombo7 (coágulo3) relacionado com a tromboflebite1 (especialmente a tromboflebite1 superficial) surge, na maior parte das vezes, relacionado com varizes8 dos membros inferiores. Pode também surgir na sequência de algum tipo de traumatismo9 venoso, como quando há necessidade de administrar medicamentos numa veia periférica através de cateter e, em situações mais raras, pode estar associado a algumas doenças pró-trombóticas10 ou autoimunes11.
Os riscos de ter uma tromboflebite1 são maiores se a pessoa:
- tem varizes8;
- fuma;
- está muito acima do peso;
- toma pílula anticoncepcional;
- está grávida;
- teve um coágulo3 anterior ou outro problema venoso;
- recebeu recentemente injeções na veia;
- tem uma condição que faz com que o sangue4 coagule mais facilmente;
- ou tem uma alta concentração de glóbulos vermelhos no sangue4.
Veja mais sobre "Varizes8 - como preveni-las", "Escleroterapia12" e "Safenectomia".
Qual é o substrato fisiopatológico das tromboflebites13?
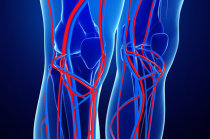
O sangue4 é impulsionado nas veias2 pelas contrações musculares, sobretudo pelos músculos14 das panturrilhas15 (“barriga das pernas”). Elas fazem, para a circulação16 venosa, o papel de bombear o sangue4, correspondente àquele que faz o coração17 para o sangue4 arterial.
Dessa maneira, se o indivíduo fica inativo por muito tempo (acamado, por exemplo) ocorre uma estase18 de sangue4 nas veias2 que enseja com mais frequência a formação de trombos19, os quais obstruem e inflamam as veias2. Compreensivelmente, isso acontece mais nas veias2 das pernas.
Quais são as características clínicas da tromboflebite1?
A trombose venosa superficial20 pode ocorrer nos braços ou nas pernas. A pele5 sobre a veia acometida se torna avermelhada, inchada e dolorida e há aumento de calor na área afetada. Quando uma veia próxima à superfície da pele5 é afetada, pode-se ver um cordão vermelho e duro logo abaixo da superfície da pele5 que é sensível ao toque.
Já a trombose venosa profunda6 se expressa por dor e inchaço21. Quando uma veia profunda da perna é afetada, toda a perna pode ficar inchada, sensível e dolorida.
Como o médico diagnostica a tromboflebite1?
O diagnóstico22 de tromboflebite1 eminentemente23 clínico, partindo dos sintomas24 e do exame físico. Os médicos examinam o local da inflamação25, e exames laboratoriais ou de imagens em geral não são necessários para confirmar o diagnóstico22 de tromboflebite1 superficial, embora possam ajudar a avaliar outros aspectos de saúde26 relacionados com a tromboflebite1.
O médico pode recorrer à ultrassonografia27 para decidir se o paciente apresenta uma tromboflebite1 superficial ou uma trombose venosa profunda6. Este teste pode confirmar o diagnóstico22 e distinguir entre os dois tipos de trombose28.
Também, em ordem a confirmar o diagnostico22, pode ser pedido uma quantificação do dímero D. Quase todas as pessoas com um coágulo3 sanguíneo têm um nível sanguíneo elevado de uma substância de ocorrência natural que dissolve o coágulo3, chamada dímero D. Mas, os níveis de dímero D podem ser elevados em outras condições, não sendo, portanto, um exame muito específico. Assim, um teste para o dímero D não é conclusivo, mas pode indicar a necessidade de mais exames.
Outros exames que podem ajudar na caracterização do problema são estudos de coagulação29 sanguínea, ultrassonografia27 com Doppler, venografia e teste genético.
Como o médico trata a tromboflebite1?
Para o tratamento da tromboflebite1 superficial, o médico pode recomendar:
- aplicação de calor na área dolorida (compressas mornas e úmidas);
- elevação da perna afetada;
- uso de um medicamento anti-inflamatório;
- e possivelmente uso de meias de compressão.
As condições mais brandas da doença geralmente melhoram por conta própria.
Tanto para o tratamento da tromboflebite1 superficial quanto da trombose venosa profunda6 o médico pode recomendar medicamentos anticoagulantes30 para “afinar o sangue”. Após um primeiro tratamento, na fase de vigência da doença, o médico aconselhará o paciente a tomar remédio com o mesmo efeito por vários meses para impedir o desenvolvimento de novos coágulos.
Em algumas ocasiões, é ministrado também um medicamento para dissolução de coágulos, chamado de trombolítico. O médico pode aconselhar também o uso de meias de compressão, para prevenir ou reduzir o inchaço21, bem como reduzir as chances de complicações da trombose venosa profunda6.
Se o paciente tiver alguma condição que o impeça de tomar anticoagulantes30, um filtro pode ser inserido na veia principal do abdômen, a veia cava, para reter os coágulos e evitar que eles se soltem das veias2 das pernas e se alojem nos pulmões31. Normalmente, o filtro é removido quando não é mais necessário.
Um cirurgião vascular32 pode remover as veias2 com varizes8 que causam dor ou tromboflebites13 recorrentes. A remoção da veia não afetará o fluxo sanguíneo na perna porque as veias2 mais profundas da perna absorvem o aumento do volume de sangue4.
Como evolui a tromboflebite1?
Com um tratamento adequado e a tempo, a tromboflebite1 e suas complicações podem ser completamente curadas, embora guardem uma chance de recidivar.
Como prevenir a tromboflebite1?
A tromboflebite1 pode ser prevenida por algumas atitudes simples:
- movimentar as pernas de tempos em tempos quando estiver sentado;
- tomar bastante líquido;
- manter um peso corporal saudável;
- não fumar;
- usar medicamentos para evitar a trombose28;
- usar também métodos mecânicos como as meias elásticas e os dispositivos que massageiam as pernas para ativar a circulação16 venosa.
Os pacientes que precisam ficar acamados por certo tempo devem receber fisioterapia33 desde os primeiros momentos.
Quais são as complicações possíveis com a tromboflebite1?
A complicação mais temida da tromboflebite1 é a embolia34 pulmonar, condição potencialmente fatal que acontece quando o trombo7 (coágulo3 sanguíneo) se solta de seu lugar de origem e migra até o pulmão35, provocando embolia34 pulmonar e morte. Outras complicações possíveis são a permanência crônica de dor e inchaço21 na perna.
Leia também sobre "Cirurgia de varizes8", "Embolia34 pulmonar ou embolismo36" e "Complicações da trombose venosa profunda6".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites do NHS – National Health Service e da Mayo Clinic.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.