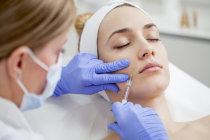
Peeling de fenol
O que é o peeling de fenol?
Peeling é uma palavra em inglês que significa descamação1. O peeling de fenol é um procedimento de rejuvenescimento da pele2 que provoca, através do ácido fenólico (uma substância química extremamente irritante para a pele2), uma abrasão química controlada para remover as camadas superficial e profunda da pele2 que estejam danificadas. O fenol é aplicável apenas no rosto.
O método é usado desde os anos 60, mas tem sido aprimorado ao longo do tempo. Hoje em dia, a substância aplicada no peeling não contém apenas fenol, mas também óleo de Cróton, um tipo de sabão chamado Novisol e água destilada.
Este tipo de peeling atua mais profundamente que outros tipos de descamações químicas e é usado para tratar rugas profundas, manchas solares intensas e cicatrizes3. O ácido fenólico produz uma ação destrutiva nas camadas superficiais da pele2, estimulando a regeneração de novas células4 e melhorando o aspecto da pele2.
Por que fazer um peeling de fenol?
O peeling de fenol é indicado para pessoas acima de 60 anos, mas também pode ser feito por pessoas acima dos 45 anos com uma pele2 prejudicada pela exposição excessiva ao sol ao longo dos anos ou com muitas cicatrizes3 de acne5. Ele é usado para tratar problemas de pele2 mais graves, como rugas profundas, manchas solares intensas, cicatrizes3 de acne5 e algumas formas de ceratose actínica6.
Os resultados obtidos com ele são mais significativos do que aqueles conseguidos com peelings mais superficiais. Pode haver uma melhora notável na textura da pele2, redução de rugas e linhas finas e um tom de pele2 mais uniforme.
Antes de fazer um peeling de fenol, o paciente deve discutir com o médico suas expectativas e conhecer os riscos do procedimento para garantir que é a opção certa para ele, levando em consideração seu tipo de pele2, histórico médico e objetivos estéticos.
Leia sobre "Tipos de pele2", "Cuidados com a pele2", "Acne5", "Isotretinoína" e "Tratamentos cosméticos da pele2".
Como se realiza o peeling de fenol?
O peeling de fenol pode ser realizado no ambiente cirúrgico do consultório e não necessariamente no hospital. No entanto, a vantagem de realizá-lo no hospital é a possibilidade de ter uma monitorização cardíaca mais adequada, analgesia total, hidratação constante, com metabolização mais rápida do fenol. As aplicações são feitas parceladamente em áreas da pele2 chamadas unidades anatômicas. A mudança da cor do rosto é imediata, mas a aparência final só se estabelece depois de alguns dias. Normalmente, espera-se cerca de 20 minutos para passar de uma área para outra porque esse é o tempo em que a dose de fenol aplicada será metabolizada, sem provocar reação tóxica.
O peeling é feito sob anestesia7 local e dura, no total, de 2 a 4 horas na dependência da área a ser abordada. Passada a anestesia7, ele provoca dor, que melhora em seguida, em pouco tempo. Nos primeiros dias, pode ser feito o uso de analgésicos8 de rotina, conforme prescrição médica.
O aspecto inicial da pele2 após o procedimento é o de uma queimadura. Em seguida começa a descamação1, que dura duas ou três semanas. Esse é um período bastante incômodo, pois a pele2 fica muito ressecada, repuxando e descamando. O período de recuperação é longo e bastante delicado. Nesta fase, a pessoa não pode ter nenhuma exposição ao sol e precisa ficar dentro de casa. A pele2 pode ficar vermelha por cerca de dois meses e durante esse tempo uma hidratação continuada é fundamental, precisando ser feita com a aplicação sobre a pele2 de duas a três vezes por dia.
Esse peeling também pode ser fracionado e feito de forma localizada, ou seja, só em algumas regiões da face9, a cada vez, como ao redor da boca10, ao redor dos olhos11 ou até mesmo em ambas, mas com um grande espaço de tempo entre uma e outra. É possível também variar a concentração das substâncias e dessa forma fazer versões mais leves do peeling.
Como visto, os peelings de fenol têm um tempo de recuperação mais longo em comparação com os peelings mais suaves. Pode levar várias semanas para a pele2 cicatrizar completamente e, durante esse período, pode ocorrer vermelhidão, inchaço12 e descamação1. Como o peeling de fenol é um procedimento médico invasivo, ele deve ser realizado por profissional médico qualificado, como dermatologista ou cirurgião plástico.
Quais são as contraindicações e os riscos de fazer um peeling de fenol?
O peeling de fenol não deve ser feito:
- em quem tenha pele2 negra, devido às chances de desenvolver manchas;
- em quem sofra de arritmias13 cardíacas, doenças autoimunes14, doenças renais ou hepáticas15 e diabetes16.
Devido à sua profundidade, há riscos aumentados associados, como alterações na cor da pele2, cicatrizes3 e, em alguns casos, pode haver aumento da sensibilidade à exposição solar. Além disso, o fenol é uma substância cardiotóxica, podendo causar arritmia17 e até mesmo parada cardíaca (muito rara), além de poder causar também alteração nos rins18, levando à falência renal19.
Após o peeling de fenol, é fundamental seguir as instruções do médico para cuidados com a pele2, que incluem o uso de hidratantes especiais, protetor solar e evitar a exposição direta ao sol por muito tempo.
Veja também sobre "Rugas", "Queloides", "Estrias" e "Sardas ou Efélides", "Melasma20" e "Discromias da pele2".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites dos Anais Brasileiros de Dermatologia, da U.S. National library of Medicine e da Sociedade Brasileira de Dermatologia - Regional de São Paulo.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.