Meningococcemia - Conceito, causas, sintomas, diagnóstico, tratamento, evolução e prevenção
O que é meningococcemia?
A meningococcemia, também conhecida como sepse1 meningocócica, é uma infecção2 bacteriana grave e potencialmente fatal, causada pela bactéria3 Neisseria meningitidis. Meningococcemia refere-se especificamente à presença da bactéria3 na corrente sanguínea, uma vez que ela pode também causar meningite4 sem bacteremia5.
A condição é responsável por eventos epidêmicos em países desenvolvidos e em desenvolvimento. Trata-se de uma das doenças imunopreveníveis mais temidas, em virtude da sua gravidade.
Quais são as causas da meningococcemia?
A meningococcemia é uma infecção2 causada pela bactéria3 Neisseria meningitidis, também conhecida como meningococo, um microrganismo Gram negativo. A meningococcemia pode ser transmitida de pessoa para pessoa por meio de contato próximo, como beijos, tosse, espirros e compartilhamento de utensílios pessoais, sendo, nesse sentido, uma doença altamente contagiosa6.
No entanto, nem todas as pessoas expostas à bactéria3 desenvolverão meningococcemia e algumas pessoas podem ser portadoras da bactéria3 em suas vias respiratórias sem desenvolver a doença. Pessoas com sistemas imunológicos enfraquecidos estão em maior risco de desenvolver a infecção2.
Leia sobre "Meningite4 meningocócica e suas caraterísticas" e "Choque7 séptico".
Qual é o substrato fisiopatológico da meningococcemia?
A Neisseria meningitidis está presente na microbiota8 normal da nasofaringe9, sendo que por vezes pode chegar à corrente sanguínea, causando a meningococcemia. Essa bactéria3 consegue se multiplicar rapidamente na corrente sanguínea, liberando toxinas10 que podem causar danos generalizados aos vasos sanguíneos11 e a vários órgãos, levando a formas intensas de choque7 séptico.
Ela tem a capacidade de atravessar as barreiras celulares e entrar nos capilares12 sanguíneos, de onde se espalha por todo o corpo. A presença da bactéria3 no sangue13 desencadeia uma resposta inflamatória do sistema imunológico14 para combater a infecção2, o que é responsável por grande parte dos sintomas15.
A bactéria3 pode também causar uma ativação descontrolada do sistema de coagulação16 sanguínea, levando à formação de microcoágulos no interior dos pequenos vasos sanguíneos11, o que pode resultar em danos significativos aos órgãos.
A reunião da (1) disseminação bacteriana, da (2) resposta inflamatória e dos (3) distúrbios de coagulação16 pode levar a um estado de choque7, com pressão arterial17 significativamente diminuída, a ponto que os órgãos não recebam oxigênio e nutrição18 suficientes.
Quais são as características clínicas da meningococcemia?
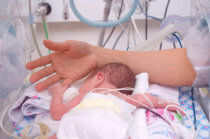
A meningococcemia é mais comum em crianças, especialmente na faixa etária de 1 a 4 anos, e entre adolescentes e adultos jovens. A taxa de incidência19 é maior no sexo masculino, entretanto, a taxa de letalidade é maior em mulheres.
A característica mais marcante da enfermidade é a rápida progressão de um quadro febril, geralmente inespecífico, para um quadro de púrpura20, necrose21 de extremidades, sepse1 e choque7, associado a elevada letalidade. As manifestações clínicas envolvem:
- febre22 alta
- arrepios
- respiração rápida
- frequência cardíaca acelerada
- fadiga23
- fraqueza
- erupção24 cutânea25
Um dos sinais26 característicos da meningococcemia é uma erupção24 cutânea25 típica, que começa como pequenas manchas vermelhas que podem parecer com picadas de insetos. Com o tempo, essas manchas se transformam em lesões27 maiores e arroxeadas que não desaparecem quando pressionadas.
Além da púrpura20 meningocócica, são comuns as petéquias28, que são pequenas manchas vermelhas ou pontos que aparecem na pele29 e mucosas30, como a boca31 e os olhos32. Além disso, observa-se mãos33 e pés frios, náuseas34 e vômitos35, estado mental alterado, dor de cabeça36 severa e rigidez do pescoço37 (meningismo).
Como o médico diagnostica a meningococcemia?
O diagnóstico38 da meningococcemia envolve uma combinação de sinais26 e sintomas15 clínicos, exames laboratoriais (hemograma completo, cultura de sangue13 e testes específicos para identificar a presença da bactéria3 Neisseria meningitidis) e histórico médico do paciente.
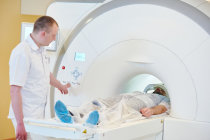
Em alguns casos, podem ser realizados exames de imagens, como tomografia computadorizada39 ou ressonância magnética40, para avaliar se há complicações, como abscessos41 cerebrais. Se houver suspeita de meningite4 associada à meningococcemia, o médico pode realizar uma punção lombar para confirmar a presença de meningite4 e determinar o tipo de bactéria3 envolvida.
Como o médico trata a meningococcemia?
A meningococcemia é uma emergência42 médica que requer tratamento imediato com antibióticos intravenosos e cuidados de suporte, como administração de líquidos e medicamentos para manter a pressão arterial17. O tratamento deve ser iniciado o mais rapidamente possível, pois a precocidade do tratamento reduz o risco de complicações graves.
A hospitalização e cuidados de suporte quase sempre são necessários, dependendo da gravidade da infecção2 e das complicações associadas.
Veja também "Punção lombar", "Falência múltipla de órgãos" e "Sepse1 em crianças".
Como evolui a meningococcemia?
A evolução da meningococcemia pode variar de pessoa para pessoa, mas geralmente segue um curso rápido e potencialmente letal. A taxa de letalidade oscila em torno de 50%.
Participar de atividades que envolvem contato próximo com grande número de pessoas, como festas, acampamentos, dormitórios compartilhados e viagens em grupos, pode aumentar o risco de exposição à Neisseria meningitidis.
A infecção2 inicial se espalha rapidamente para a corrente sanguínea e daí pode atingir diferentes órgãos do corpo, como pulmões43, fígado44, cérebro45 e pele29. Um pouco mais tardiamente, os pacientes podem desenvolver choque7 séptico. O diagnóstico38 e o tratamento precoces são cruciais para melhorar o prognóstico46 de indivíduos com meningococcemia.
Como prevenir a meningococcemia?
Medidas preventivas, como a vacinação com vacinas antimeningocócicas, estão disponíveis e são recomendadas, especialmente para indivíduos com maior risco de exposição à bactéria3, como, por exemplo, estudantes universitários que vivem em dormitórios coletivos, militares, viajantes para áreas com surtos meningocócicos, etc.
Quais são as complicações possíveis com a meningococcemia?
A meningococcemia não tratada pode levar a complicações graves, como insuficiência47 orgânica múltipla, danos aos tecidos e órgãos, amputações devido à necrose21, danos cerebrais e até mesmo a morte.
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites do CIVES - Centro de Informação em Saúde para Viajantes e da SBP - Sociedade Brasileira de Pediatria.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.