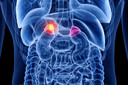
Glândulas adrenais
O que são as glândulas1 adrenais?
As glândulas1 adrenais, também conhecidas como suprarrenais, são duas glândulas endócrinas2 situadas acima dos polos superiores de ambos os rins3, que secretam hormônios na corrente sanguínea. A glândula4 adrenal direita tem formato triangular, enquanto a esquerda assemelha-se a uma meia-lua.
Elas são envolvidas por uma cápsula fibrosa, têm cerca de 5 centímetros e dividem-se em duas partes: córtex (camada externa, de cor amarelada devido à presença de colesterol5) e medula6 (parte central).
Como funcionam as glândulas1 suprarrenais?
As glândulas1 adrenais são parcialmente controladas pelo hipotálamo7, uma pequena área do cérebro8 envolvida na regulação hormonal. Ele produz o hormônio9 liberador de corticotrofina (CRH) e a vasopressina (também conhecida como hormônio9 antidiurético). A vasopressina e o CRH induzem a hipófise10 a secretar corticotrofina (também chamada de hormônio9 adrenocorticotrófico ou ACTH), que estimula as glândulas1 adrenais a produzirem corticosteroides.
O sistema renina-angiotensina-aldosterona, regulado principalmente pelos rins3, faz com que as glândulas1 adrenais produzam uma quantidade maior ou menor de aldosterona. O corpo controla os níveis de corticosteroides de acordo com sua necessidade. Os níveis tendem a ser muito mais altos de manhã cedo do que no fim do dia. Quando o organismo está estressado devido a uma doença, por exemplo, ocorre um aumento drástico nos níveis de corticosteroide.
A medula6 suprarrenal, a parte interna da glândula4, secreta hormônios, como a adrenalina11 (ou epinefrina), que ajudam a controlar a pressão arterial12, a frequência cardíaca, a produção de suor e outras atividades que também são reguladas pelo sistema nervoso13 simpático14.
O córtex, sua parte externa, secreta vários hormônios como corticosteroides (hormônios semelhantes à cortisona, como cortisol) e os mineralocorticoides (sobretudo a aldosterona, que controla a pressão arterial12 e os níveis de sal e de potássio no organismo). O córtex adrenal também produz uma pequena quantidade de hormônios esteroides sexuais masculinos (testosterona e similares).
Saiba mais sobre "Síndrome de Cushing15", "Síndrome16 de Sheehan","Corticoides" e "Tumores da hipófise10".
Quais são os principais distúrbios das glândulas1 adrenais?
Os distúrbios adrenais podem estar relacionados ao excesso ou à insuficiência17 de secreção hormonal. No caso de uma secreção insuficiente de hormônio9, o problema pode estar relacionado com as próprias glândulas1 adrenais (uma doença primária, como, por exemplo, a doença de Addison), ou pode ser decorrente de um problema com a hipófise10 ou o hipotálamo7, que não estão estimulando adequadamente as adrenais.
No caso de excesso de hormônio9, o distúrbio resultante depende do tipo de hormônio9 excedente: a secreção excessiva de glicocorticoides gera a síndrome de Cushing15; a secreção excessiva de aldosterona provoca o hiperaldosteronismo; a secreção excessiva de adrenalina11 e noradrenalina18 leva ao feocromocitoma19 e a secreção excessiva de andrógenos20 (hormônios sexuais masculinos) resulta na virilização.
A doença de Addison (ou insuficiência17 adrenal crônica, ou hipocortisolismo) ocorre por uma atrofia21 das glândulas1 suprarrenais. Essa condição pode afetar tanto homens como mulheres em qualquer idade. A doença é rara, atingindo apenas uma ou duas pessoas num grupo de 100.000 indivíduos. Ela deve ser distinguida da insuficiência17 suprarrenal secundária, na qual a hipófise10 não produz o hormônio9 adrenocorticotrófico (ACTH) suficiente para estimular a glândula4 suprarrenal. É assim denominada em homenagem ao médico inglês Thomas Addison, que a descreveu em 1855.
A síndrome de Cushing15 ocorre quando o indivíduo é exposto a altos níveis de cortisol durante um longo tempo. Quando isso ocorre em razão de um tumor22, a condição é dita doença de Cushing. A síndrome de Cushing15 é um conjunto de sinais23 e sintomas24 semelhantes aos da doença de Cushing, mas causada por outro motivo, inclusive devido ao uso de certos medicamentos. A doença de Cushing é, pois, diferente da síndrome de Cushing15, não tanto quanto aos sintomas24, mas quanto à causa e, consequentemente, ao tratamento.
O hiperaldosteronismo é a produção excessiva de aldosterona pelas glândulas1 suprarrenais. Há dois tipos de hiperaldosteronismo: (1) hiperaldosteronismo primário, em que as suprarrenais são originalmente afetadas por um adenoma25 geralmente não canceroso e (2) hiperaldosteronismo secundário, em que elas são afetadas secundariamente, em consequência de outras doenças ou condições.
O feocromocitoma19 é um tumor22 raro e diminuto de células26 cromafins que se desenvolvem na camada medular das glândulas1 suprarrenais ou, em casos ainda mais raros, em outros locais. Esses tumores secretam catecolaminas tais como adrenalina11, noradrenalina18 e dopamina27, todas elas tendo a ação de elevar a pressão arterial12. Embora geralmente benigno, o risco desse tumor22 está na possibilidade de desencadear crises hipertensivas potencialmente fatais.
A virilização em geral decorre de uma hiperplasia28 adrenal congênita29. É uma doença hereditária rara, caracterizada pelo crescimento exagerado do córtex da glândula4 adrenal e um defeito hereditário na biossíntese do cortisol. A pessoa com essa doença produz em menor quantidade os hormônios cortisol e aldosterona e em excesso os androgênicos30, que são hormônios masculinizantes. Além disso, o decréscimo da produção de cortisol leva a um aumento do hormônio9 adrenocorticotrófico (ACTH) e estimula a produção de esteroides adrenais. A doença pode variar de uma forma leve, em que os indivíduos permanecem assintomáticos, até uma forma severa, com virilização ostensiva da genitália31.
Veja também sobre "Síndrome16 de Conn", "Hipertensão arterial32 na infância", "Hipertensão arterial32" e "Crises hipertensivas".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites do NIH - National Institutes of Health e da Mayo Clinic.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.