Dor no joelho: tendinite ou rotura do tendão patelar?
O que são as lesões1 do ligamento patelar2?
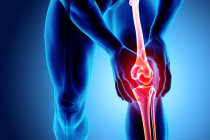
O joelho é composto por três ossos: o fêmur3, a tíbia4 e a patela5, os quais recebem a inserção de vários tendões6 e ligamentos7 que conferem estabilidade e mobilidade a esta estrutura. O ligamento patelar2, ou tendão patelar8, é a parte central do tendão9 do músculo quadríceps femoral10, que continua até a tíbia4, fazendo parte do chamado mecanismo extensor do joelho, já que a contração desse músculo, estando íntegras todas as estruturas auxiliares, faz a extensão da perna.
O ligamento patelar2 é sobrecarregado na prática de vários esportes, principalmente os de salto, como vôlei, basquete e certas modalidades de atletismo, mas também em outros, como futebol, corrida e tênis. As lesões1 desse ligamento11 também são frequentes nos “atletas de final de semana”, devido à falta de condicionamento físico adequado. A face12 posterior do ligamento patelar2 está separada da membrana sinovial13 por um coxim gorduroso14 e da tíbia4 por uma bolsa sinovial15. Esse coxim16 muitas vezes inflama-se e gera sintomas17 que frequentemente são confundidos com tendinite18.
Quais são as lesões1 mais comuns do ligamento patelar2?
As lesões1 mais frequentes do ligamento patelar2 são as tendinites e as roturas do tendão9. Em geral, essas lesões1 ocorrem nas proximidades da inserção do tendão9 na patela5.
- Tendinites: as lesões1 do tendão patelar8 fazem parte das doenças que causam as "dores anteriores do joelho". As tendinites afetam o tendão patelar8 em diferentes graus de gravidade. As tendinites mais leves causam apenas um espessamento discreto do tendão9, mas na medida em que progridem ou se agravam surgem alterações degenerativas19, acompanhadas ou não de calcificações. Em fases mais avançadas elas podem causar rupturas parciais do tendão9, o que o enfraquecem.
- Roturas do tendão9: a rotura do tendão patelar8 pode ser completa ou incompleta. Se ocorrer uma ruptura completa, o mecanismo extensor da perna fica inviabilizado. A rotura completa, na grande maioria das vezes, ocorre em tendões6 que já apresentavam algum grau de tendinite18. As rupturas em tendões6 sem antecedentes de processos inflamatórios são raras. Nos casos de rotura do tendão9, a indicação é de tratamento cirúrgico, para sua reinserção óssea, geralmente na patela5.
- “Over use” (uso excessivo): as sobrecargas causadas por tensões repetitivas excessivas sobre os joelhos podem levar a lesões1 dos tendões6 e ligamentos7, pelo fato dessas estruturas possuírem uma capacidade de regeneração muito lenta.
Quais são as causas das lesões1 do ligamento patelar2?
As causas mais comuns de lesões1 do ligamento patelar2 são os processos inflamatórios de natureza traumática, por submetê-lo a esforços excessivos ou intensamente repetitivos que, por vezes, podem ocasionar rupturas do tendão9. As rupturas do tendão patelar8 são facilitadas pela associação com degenerações, microtraumas repetitivos e exagero das cargas impostas ao joelho. Algumas enfermidades sistêmicas como diabetes mellitus20, insuficiência renal21 crônica, artrite reumatoide22 e lúpus23 eritematoso24 sistêmico25 favorecem essas rupturas, bem como podem acontecer também nas pessoas que tenham feito múltiplas infiltrações de corticosteroides, nos usuários de esteroides anabolizantes e corticosteroides.
Quais são os principais sinais26 e sintomas17 das lesões1 do ligamento patelar2?
Os principais sinais26 e sintomas17 dependem da natureza das lesões1 do ligamento patelar2. Assim, podemos ter:
Tendinite18: dor intensa no joelho, dor ao andar, correr ou saltar, sensibilidade aumentada em torno do tendão9, hematomas27 na região do joelho e dificuldades em dobrar e esticar a perna.
Rotura do ligamento11: a ruptura completa é totalmente incapacitante. Os sintomas17 principais são aparecimento de dor súbita, incapacidade de extensão ativa, patela5 fora de sua posição anatômica, inchaço28, hematoma29 e limitação funcional.
Como o médico diagnostica as lesões1 do ligamento patelar2?
O diagnóstico30 da lesão31 do ligamento patelar2 deve começar pela história clínica do paciente que inclua os possíveis fatores causais e os sintomas17. A seguir, o médico deve proceder ao exame físico do joelho e complementá-lo com exames de imagens. Nas tendinites surgirão os sintomas17 clássicos de dor intensa, sensibilidade em torno do tendão9, presença de hematoma29 e dificuldades em dobrar e esticar a perna. Quando houver ruptura, o exame físico revelará as deformidades inerentes à situação e as radiografias contribuirão para avaliar a condição óssea da patela5. Os exames de ultrassonografia32 e ressonância magnética33 permitem analisar as características da ruptura e das lesões1 associadas.
Como o médico trata as lesões1 do ligamento patelar2?
A tendinite18 é de evolução insidiosa e se cura completamente, quando tratada no início. Porém, se evolui para uma fase crônica, o tratamento pode levar meses, devendo a pessoa se afastar de suas atividades durante esse período, o que geralmente acarreta um grande prejuízo. O tratamento correto deve incluir o uso de anti-inflamatórios, a aplicação de compressas de gelo (três ou quatro vezes ao dia) e deve ser acompanhado de fisioterapia34, para completa recuperação da função. Alguns casos mais graves e complicados podem terminar em intervenção cirúrgica e afastamento definitivo das atividades. Se a pessoa for um desportista, pode se ver obrigada a abandonar o seu esporte. As rupturas demandam sempre tratamento cirúrgico, mas se esse tratamento for precoce e feito adequadamente, costuma ter muito bons resultados.
Como evoluem as lesões1 do ligamento patelar2?
Em geral as lesões1 do ligamento patelar2 curam-se completamente. No entanto, quando não tratadas de maneira adequada, podem ter uma cura difícil e lenta e podem evoluir para lesões1 mais graves, deixando sequelas35 irremediáveis.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.