Transplante de medula óssea: o que é? Quem deve fazer? Em que consiste? Quais são as possíveis complicações?
O que é o transplante de medula óssea1?
O transplante de medula óssea1, chamado abreviadamente de “transplante de medula”, consiste na substituição de uma medula óssea1 doente por células2 normais de uma medula óssea1 saudável. O transplante é dito autogênico quando a medula3 provém do próprio paciente e alogênico se ela vem de outra pessoa. O transplante pode ainda partir de células2 precursoras de medula óssea1, chamadas células2 tronco, retiradas do sangue4 circulante de um doador ou do sangue do cordão umbilical5. É muito difícil achar um doador compatível, daí a importância da doação de medula3, para aumentar as possibilidades de encontrar-se um doador adequado. Pessoas de 18 a 55 anos que estejam em bom estado de saúde6 podem se cadastrar para doar. A doação, no entanto, só será realizada quando surgir um receptor compatível.
O que é a medula óssea1?
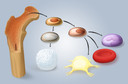
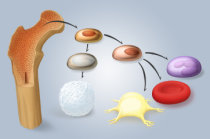
A medula óssea1, popularmente chamada de tutano, é o tecido7 gelatinoso que fica no interior dos ossos, na qual são produzidas as hemácias8 (glóbulos vermelhos), que transportam o oxigênio dos pulmões9 para todo o organismo, os leucócitos10 (glóbulos brancos), que fazem parte do nosso sistema de defesa e as plaquetas11, que integram o sistema de coagulação12 do sangue4. Muito diferente dela é a medula espinhal13, formada por tecido nervoso14 e localizada no espaço interior da coluna vertebral15.
Quem deve fazer um transplante de medula óssea1?
O transplante de medula óssea1 pode ser indicado para pessoas que sofram de doenças que afetam as células sanguíneas16, como leucemias, linfomas, anemias graves e hemoglobinopatias17, imunodeficiências congênitas18, mieloma19 múltiplo, mielofibrose20 e talassemia21, entre outras. A anemia22 aplástica, doença caracterizada pela falta de produção de células2 do sangue4, apesar de não ser uma doença maligna, também pode ser tributária de transplante. É necessário que haja total compatibilidade entre doador e receptor; do contrário, a medula3 será rejeitada. A análise de compatibilidade é realizada por meio de testes laboratoriais, a partir de amostras de sangue4 do doador e do receptor. As chances de um indivíduo encontrar um doador ideal entre irmãos são de 25%. Se não houver um doador compatível aparentado, a solução é fazer uma busca nos registros de doadores voluntários.
Em que consiste o transplante de medula óssea1?
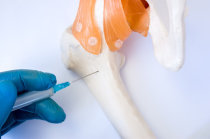
Antes do transplante o paciente deve receber altas doses de quimioterapia23 e, às vezes também de radioterapia24, com a finalidade de destruir as células2 imunes para que o paciente possa receber a nova medula óssea1. O doador deve ser exaustivamente examinado e submetido a exames complementares para certificar-se que esteja sadio. A doação se passa no centro cirúrgico de um hospital, sob anestesia25, tanto do doador como do receptor, e tem duração de aproximadamente duas horas. São realizadas múltiplas punções com agulhas, nos ossos posteriores da bacia do doador e a medula3 é aspirada, retirando-se um volume de até 15% da medula3 do doador. O receptor recebe a medula3 sadia por via venosa, como se fosse uma transfusão26 de sangue4. Todo o procedimento dura em média duas horas e após isto o doador estará apto a retomar a suas atividades. Se apenas forem transplantadas células2 do cordão umbilical27, o procedimento durará apenas cerca de 20 minutos. As novas células2 circulam e vão se alojar na medula óssea1, onde se desenvolvem. O receptor deve ser mantido no hospital, em regime de isolamento, até que essas novas células2 comecem a produzir glóbulos brancos, vermelhos e plaquetas11 em quantidade suficiente para manter as taxas dentro da normalidade, sem o que o paciente fica mais exposto a episódios infecciosos e hemorrágicos28. Mesmo depois disso, o receptor deve ser mantido internado por duas ou três semanas, em observação permanente, porque os episódios de febre29, entre outras intercorrências, são muito comuns. Depois da alta o receptor continua recebendo tratamento, em regime ambulatorial, devendo comparecer regularmente ao hospital, às vezes diariamente.
Quais são as complicações possíveis no transplante de medula óssea1?
Para o receptor, uma evolução favorável do transplante de medula3 depende de um diagnóstico30 precoce da doença, do seu estado geral, de boas condições nutricionais e clínicas, além de ter encontrado o doador ideal.
Os principais riscos do transplante de medula3 dizem respeito às infecções31 e aos efeitos secundários das drogas quimioterápicas utilizadas durante o tratamento. As novas células2 podem reconhecer alguns órgãos do indivíduo como estranhos. Esta complicação é relativamente comum e tem intensidade variável, mas pode ser controlada com medicação adequada. A rejeição é relativamente rara, mas pode acontecer e por isso é necessária uma seleção rigorosa do doador.
Para o doador os riscos são mínimos e dentro de poucas semanas sua medula3 estará inteiramente recuperada. Sintomas32 que podem ocorrer após a doação, como dor local, diminuição da força física (astenia33) e dor de cabeça34, em geral, são passageiros e facilmente controláveis com medicações.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.