26 de abril: Dia Mundial de Prevenção e Combate à Hipertensão Arterial (Pressão Alta)
O que é hipertensão arterial1?
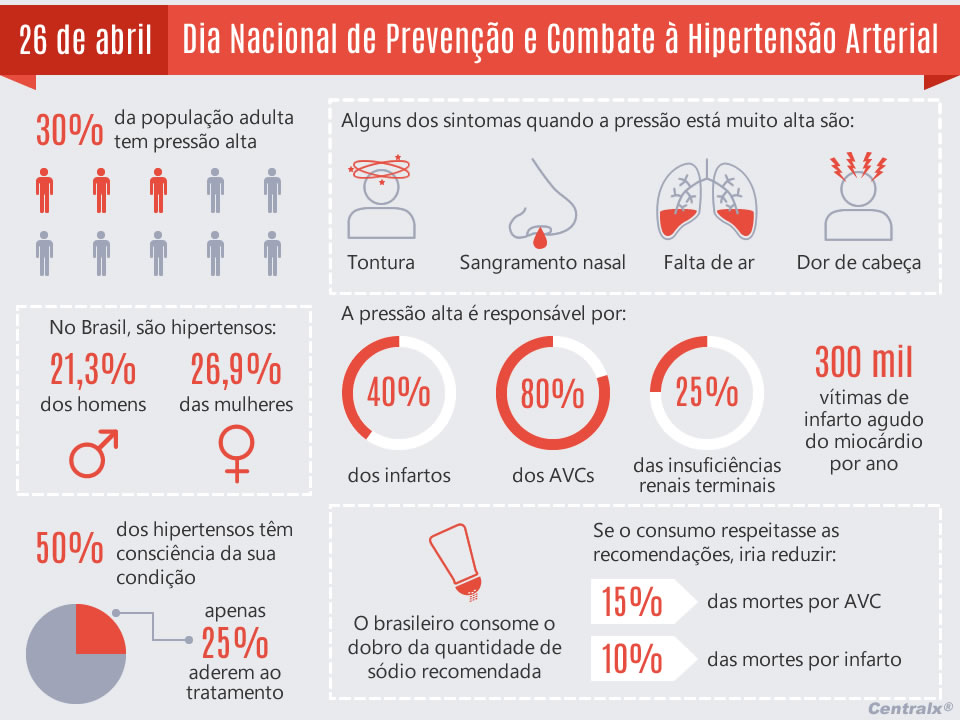
A hipertensão arterial1 (pressão alta) é das doenças de maior prevalência2 na população. No Brasil, cerca de 30% da população têm hipertensão arterial1. Destes, 50% têm consciência de sua condição de saúde3, mas apenas 25% destes aderem ao tratamento. Embora o problema ocorra predominantemente na fase adulta, o número de crianças e adolescentes hipertensos vem aumentando a cada dia.
A pressão alta caracteriza-se pela presença de níveis de pressão arterial4 elevados associados a alterações no metabolismo5 do organismo, nos hormônios e nas musculaturas cardíaca e vascular6. Ela é considerada um dos principais fatores de risco para outras doenças e, no Brasil, é responsável por cerca de 40% dos casos de aposentadoria precoce e de absenteísmo no trabalho. É uma condição de causas multifatoriais que deve receber a atenção e o cuidado de todos.
Quais são as causas?
Em 95% dos casos, a causa da hipertensão arterial1 (HA) é desconhecida, sendo chamada de HA primária ou essencial. Nesses pacientes, ocorre aumento da rigidez das paredes arteriais e a herança genética pode contribuir para o aparecimento da doença em 70% dos casos.
Nos demais, ocorre a HA secundária, ou seja, quando uma determinada causa predomina sobre as demais, embora outras possam estar presentes. É o caso da:
•HA por doença do parênquima7 renal8
•HA renovascular: provocada por algum problema nas artérias9 renais. O rim10 afetado produz substâncias que elevam a pressão arterial4
•HA por aldosteronismo primário
•HA relacionada à gestação
•HA relacionada ao uso de medicamentos; como corticosteroides, anticoncepcionais ou anti-inflamatórios
•HA relacionada ao feocromocitoma11: tumor12 que produz substâncias vasoconstritoras que aumentam a pressão arterial4, produzem taquicardia13, cefaleia14 e sudorese15
•HA relacionada a outras causas
Quem está em risco para desenvolver esta condição?
Pessoas com história familiar de hipertensão16 podem apresentar maior risco para a doença. Pesquise se em sua família existem pessoas hipertensas. Caso faça parte deste grupo, procure orientação sobre como começar a prevenir a hipertensão16. Agende uma consulta com um cardiologista17 ou um nefrologista18.
Níveis elevados de pressão arterial4 são facilitados pela elevada ingestão de sal, baixa ingestão de potássio, alta ingestão calórica e excessivo consumo de álcool. Os dois últimos fatores de risco são os que mais contribuem para o desenvolvimento de peso excessivo ou obesidade19, que estão diretamente relacionados à elevação da pressão arterial4. O papel do teor de cálcio, magnésio e proteína da dieta na prevenção da pressão arterial4 ainda não está definido.
Os brasileiros consomem o dobro de sódio recomendado. Se consumissem o que é ideal para a saúde3, poderiam ajudar a reduzir cerca de 10% das mortes por infarto20 agudo21 do miocárdio22 e 15% das mortes por acidentes vasculares23 cerebrais (AVCs). De acordo com a Organização Mundial de Saúde3 (OMS), os adultos deveriam consumir menos de dois gramas de sódio ou menos de cinco gramas de sal, o que equivale a menos de uma colher de chá rasa de sal ou cinco pacotinhos daqueles servidos em restaurantes, já que cada um contém um grama24. O aumento do consumo de potássio também é imprescindível: pelo menos 3,51 gramas por dia.
O estresse psicológico e o sedentarismo25 ainda aguardam provas mais definitivas de participação como fatores de risco, embora existam evidências de que sua modificação pode ser benéfica no tratamento da hipertensão arterial1.
O aumento do risco cardiovascular ocorre também pela agregação de outros fatores, como tabagismo e dislipidemias – alterações nos níveis de colesterol26 e triglicérides27, intolerância à glicose28 e diabetes mellitus29.
O que sente o portador desta condição?
Como quem tem pressão alta muitas vezes não sente nada (por isso a hipertensão arterial1 é conhecida como uma “doença silenciosa”), essas pessoas não se tratam e terão as consequências dessa falta de tratamento no decorrer de suas vidas. Alguns dos sintomas30 que podem indicar a pressão alta são dor de cabeça31, sangramento nasal, tonturas32 e falta de ar.
Como o médico faz o diagnóstico33?
O diagnóstico33 é feito pela aferição (medida) cuidadosa da pressão arterial4 em mais de uma oportunidade. As medidas devem ser obtidas em ambos os membros superiores e, em caso de diferença, utiliza-se sempre o braço com o maior valor de pressão para as medidas posteriores.
A posição recomendada para a medida da pressão arterial4 é a sentada. A medida nas posições ortostática e supina deve ser feita pelo menos na primeira avaliação em todos os indivíduos e em todas as avaliações em idosos, diabéticos, portadores de disautonomias, alcoolistas e/ou em uso de medicação anti-hipertensiva.
As medidas devem ser realizadas por profissionais experientes e usando um equipamento devidamente calibrado.
Os médicos usam a tabela abaixo para classificar a hipertensão16:
|
Classificação da PA |
PA sistólica (mmHg) |
PA diastólica (mmHg) |
|
Ótima |
<120 |
<80 |
|
Normal |
120-129 |
80-84 |
|
Limítrofe |
130-139 |
85-89 |
|
Hipertensão16 estágio 1 |
140–159 |
90–99 |
|
Hipertensão16 estágio 2 |
160-179 |
100-109 |
|
Hipertensão16 estágio 3 |
≥ 180 |
≥ 110 |
|
Hipertensão16 sistólica isolada |
≥ 140 |
< 90 |
Quando as pressões sistólica e diastólica de um paciente situam-se em categorias diferentes, a maior deve ser utilizada para classificar a pressão arterial4.
Quais as opções de tratamento disponíveis?
Existem dois tipos de tratamento para os hipertensos: não-medicamentoso e medicamentoso.
Um estilo de vida saudável é fundamental para controlar fatores ambientais que influenciam negativamente a pressão arterial4. Uma alimentação rica em frutas, verduras e vegetais, evitar a ingestão excessiva de sal, combater o sedentarismo25 e a obesidade19, evitar o álcool e o cigarro colaboram para a redução da pressão arterial4 e para a diminuição do risco cardiovascular.
Quando essas medidas não são suficientes para controlar a pressão arterial4, o médico pode optar por introduzir medicações hipotensoras com o objetivo de reduzir a morbidade34 e a mortalidade35 cardiovasculares. O tratamento medicamentoso deve estar sempre associado ao tratamento não-medicamentoso citado acima.
Existem vários medicamentos usados para controlar a hipertensão16, como diuréticos36, inibidores da ECA, bloqueadores do receptor AT1 e bloqueadores dos canais de cálcio. Às vezes, é necessário que o médico oriente uma associação de anti-hipertensivos.
O objetivo é reduzir a pressão arterial4 para valores inferiores a 140 mmHg de pressão sistólica37 e 90 mmHg de pressão diastólica38, respeitando-se as características individuais, a presença de outras doenças e a qualidade de vida dos pacientes.
Quais são as complicações da doença?
O aumento contínuo da pressão arterial4 faz com que ocorram danos às artérias9. Elas tornam-se mais espessadas e estreitadas, podem começar a ter placas39 de gordura40 aderidas a sua superfície, dificultando o fluxo sanguíneo. As artérias9 vão perdendo sua elasticidade41, podendo entupir ou romper.
Essas complicações da hipertensão16 atingem mais frequentemente o coração42, cérebro43, rins44, olhos45 e artérias9 periféricas. Podendo levar ao infarto20 agudo21 do miocárdio22 (IAM), insuficiência cardíaca46, arritmias47 cardíacas, acidente vascular cerebral48, insuficiência renal49, problemas oculares como diminuição da visão50 e alterações na retina51 ou problemas circulatórios.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.