O que é paralisia facial? Quais os tipos e as causas? Tem como tratar ou evitar?
O que é paralisia1 facial?
A paralisia1 facial acontece unilateralmente nos músculos2 da face3 de forma súbita, parcial ou completamente. Esse comprometimento pode ocorrer no trajeto do nervo facial4 ainda dentro do cérebro5, por um acidente vascular cerebral6, por exemplo, ou fora dele. Quando ocorre fora, a paralisia1 é chamada de paralisia1 facial de Bell e acomete cerca de 20 em cada grupo de 100.000 pessoas, nos Estados Unidos, representando 55% a 80% dos casos de paralisias faciais periféricas.
O nervo facial4 é um nervo misto, motor e sensitivo, que parte do tronco cerebral7 e segue em direção ao osso temporal, passando por um canal ósseo próximo à orelha interna8, de onde emerge junto à glândula parótida9. Ele tem as funções de mobilidade dos músculos2 do rosto, de recolher a sensibilidade do canal do ouvido e de controlar as lágrimas e a saliva, além de ser responsável pelo sabor na parte dianteira da língua10.
A paralisia1 facial é dita central ou periférica, conforme se origine respectivamente em doenças do sistema nervoso central11 ou em doenças do próprio nervo facial4.
Quais são as causas da paralisia1 facial?
A paralisia1 facial pode ser causada por vários fatores, como mudanças bruscas de temperatura; estresse; traumatismos ou acidente vascular cerebral6 (AVC); cirurgias da glândula parótida9 (glândula12 da salivação); otites13; infecções14; alterações circulatórias ou tumores próximos ao nervo facial4 ou no próprio nervo, entre outras causas.
Na paralisia1 de Bell, assim chamada quando uma causa não é conhecida, acredita-se que haja um mecanismo inflamatório no nervo facial4 como resposta a uma infecção15 viral, uma compressão ou uma ausência de irrigação sanguínea. Este é o tipo mais comum de paralisia1 facial.
Os diabéticos têm uma probabilidade aumentada de desenvolver uma paralisia1 facial quando comparados à população geral, o que também ocorre com gestantes no último trimestre da gravidez16 ou em pacientes imunodeprimidos. Infecções14 virais ou bacterianas e doenças autoimunes17 também aumentam o risco de paralisia1 facial.
Quais são os principais sinais18 e sintomas19 da paralisia1 facial?
A paralisia1 facial, embora de surgimento geralmente súbito, pode desenvolver-se progressivamente. Antes do desenvolvimento da paralisia1 costuma aparecer uma dor no pescoço20, ouvido ou região retroauricular21, mas essas queixas não são reconhecidas como uma prévia da paralisia1 facial.
A paralisia1 de Bell afeta os músculos faciais22, especialmente os inervados pelo oitavo par craniano, mas os doentes devem igualmente efetuar uma avaliação dos outros nervos cranianos.
A paralisia1 facial pode ser máxima desde o início ou instalar-se aos poucos, durante alguns dias. Alguns doentes queixam-se de uma sensação de “adormecimento” da face3 e outros de vertigens23 e otalgia24 (dor nos ouvidos). Outros, ainda, queixam-se de um lacrimejamento aumentado (lágrimas de crocodilo, não acompanhadas de emoção) ou, inversamente, de diminuição do lacrimejamento.
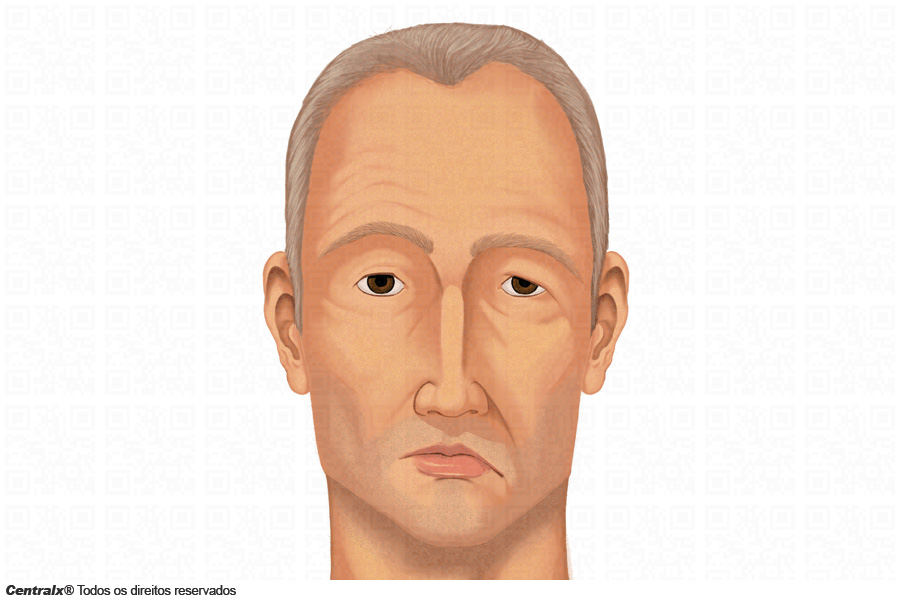
Na paralisia1 estabelecida os sintomas19 mais comuns são:
- Boca25 torta, repuxada para o lado não paralisado.
- Boca25 seca.
- Falta de expressividade em um dos lados da face3.
- Impossibilidade de fechar completamente um dos olhos26 e de franzir a testa.
- Dor de cabeça27 ou na região cervical.
- Dor na mandíbula28.
- Ausência de sabor na ponta da língua10.
- Hiperacusia (aumento da sensibilidade ao som) em um dos ouvidos.
- Dificuldades para assoviar ou para reter a saliva dentro da boca25.
A paralisia1 facial central geralmente compromete somente a parte inferior da face3, com preservação do olho29 e da fronte do lado acometido, mas também ocasionando desvio da boca25 para o lado contrário.
Como o médico diagnostica a paralisia1 facial?
O diagnóstico30 da paralisia1 facial é essencialmente clínico, feito através da observação do paciente. Contudo, para certificar-se de que não há nenhuma outra patologia31 subjacente, pode-se recorrer a exames de imagens neurológicas como, por exemplo, à ressonância magnética32 e a análises do líquor33 ou a outros exames laboratoriais. A eletroneuromiografia pode dar uma ideia da afetação dos músculos2 e das fibras nervosas, ajudando no estabelecimento de uma estimativa prognóstica.
Como o médico trata a paralisia1 facial?
A não ser que haja outra patologia31 subjacente, caso em que ela deve ser tratada pelos meios adequados, o tratamento da paralisia1 facial é sintomático34 e deve ser feito com corticoides, uso de colírios, medicamentos antivirais e fisioterapia35. O uso de colírios é essencial para manter hidratado o olho29 afetado e diminuir o risco de lesões36 na córnea37. Massagens nos músculos2 da face3 e outros recursos fisioterápicos são essenciais para prevenir hipotrofias38 musculares. Ao dormir, pode-se usar uma venda e/ou aplicar uma pomada de maior duração.
Como evolui a paralisia1 facial?
A recuperação de uma paralisia1 facial depende da sua causa, mas a maioria (mais da metade) dos pacientes se recupera integralmente. Outros se recuperam apenas parcialmente, ficando com sequelas39 residuais e há aqueles que não têm nenhuma recuperação. A recuperação completa parece ocorrer mais frequentemente nas paralisias parciais e numa idade inferior a 40 anos. Quando há restabelecimento da função, o tempo para isso é variável, de duas semanas a alguns meses. Normalmente, as crianças tendem a se recuperar bem.
Referências:
As informações veiculadas neste texto foram extraídas em parte dos sites da Cleveland Clinic, da Mayo Clinic e da Bells Palsy Association.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.