Infarto do Miocárdio
Sinônimos
Ataque do coração1, doença isquêmica do coração1.
O que é infarto do miocárdio2?
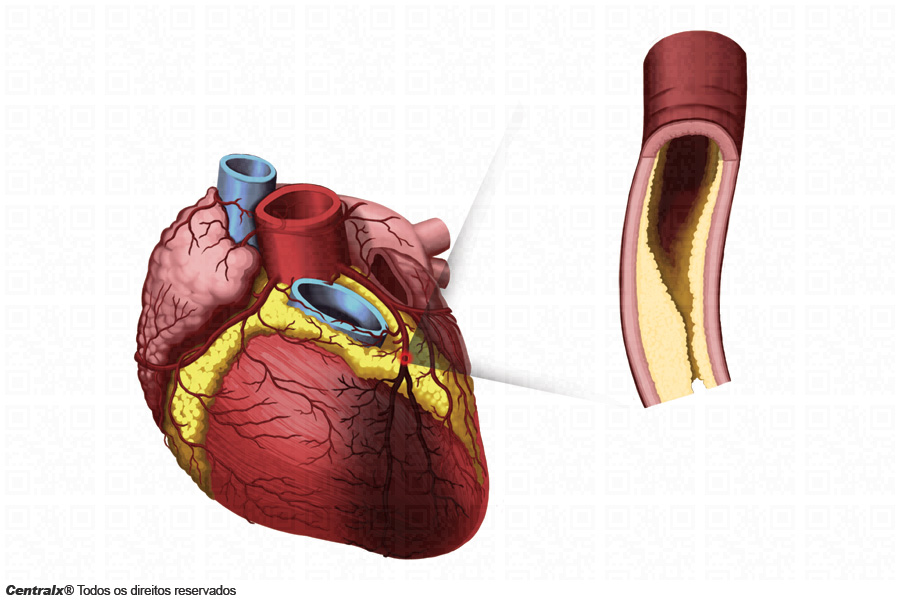
O infarto3 é definido como uma lesão4 isquêmica do músculo cardíaco5 (miocárdio6), que deve-se à falta de oxigênio e nutrientes. Os vasos sangüíneos7 que irrigam o miocárdio6 (artérias coronárias8) podem apresentar depósito de gordura9 e cálcio, levando a uma obstrução e comprometendo a irrigação do coração1. As placas10 de gordura9 localizadas no interior das artérias11 podem sofrer uma fissura12 causada por motivos desconhecidos, formando um coágulo13 que obstrui a artéria14 e deixa parte do coração1 sem suprimento de sangue15. É assim que ocorre o infarto do miocárdio2. Esta situação vai levar à morte celular (necrose16), a qual desencadeia uma reação inflamatória local.
O infarto3 também pode ocorrer em vasos coronarianos normais quando as artérias coronárias8 apresentam um espasmo17, ou seja, uma forte contração que determina um déficit parcial ou total no suprimento de sangue15 ao músculo cardíaco5 irrigado por este vaso contraído.
Quais são os sintomas18?
O sintoma19 clássico é uma dor em aperto no lado esquerdo ou no centro do peito20 podendo irradiar para o pescoço21 ou para o braço esquerdo, porém em cerca de 15% dos casos, o sintoma19 pode ser atípico com dor no lado direito do peito20, suor, enjôo, vômitos22, dor no estômago23, falta de ar, tonteira ou palpitações24.
Esta dor tem duração maior que 10 minutos, pode ter diferentes intensidades ou ainda sumir e voltar espontaneamente.
Infelizmente, nem todos os pacientes têm este sintoma19. Os diabéticos, por exemplo, podem ter um infarto3 sem apresentar dor.
Quais são as causas?
O infarto3 está mais freqüentemente associado a uma causa mecânica, ou seja, à interrupção do fluxo sangüíneo para uma determinada área, devido a obstrução completa ou parcial da artéria14 coronária responsável por sua irrigação. O tamanho da área necrosada depende de vários fatores, tais como o calibre da artéria14 lesada, tempo de evolução da obstrução e desenvolvimento da circulação25 colateral. Esta, quando bastante extensa, é capaz de impedir a instalação de infarto3, mesmo em casos de obstrução total da coronária.
Pode também ocorrer por aumento do trabalho cardíaco relacionado ao aumento da pressão arterial26.
Quais são os fatores de risco associados ao infarto do miocárdio2?
- Colesterol27 alto
- Sedentarismo28
- Tabagismo
- Hipertensão arterial29
- Menopausa30
- Estresse
- Excesso de peso
- Diabetes mellitus31
- História familiar ou predisposisão genética
- Idade
- Alterações hemodinâmicas: hipertensão arterial29, hipotensão32, choque33, mal-estar, etc.
O que fazer quando estou sentindo os sintomas18 que podem ser de um infarto do miocárdio2?
Diante de uma dor suspeita, devemos nos dirigir o mais rápido possível a um pronto-atendimento - de preferência em um pronto-socorro equipado com uma unidade coronariana - para confirmar ou excluir o diagnóstico34. Caso seja confirmado o infarto3, quanto mais rápido o tratamento, melhor será a recuperação do seu coração1.
Como é feito o diagnóstico34?
O diagnóstico34 é baseado na tríade: quadro clínico, alterações no ECG (eletrocardiograma35) e na dosagem de enzimas cardíacas que se alteram no infarto do miocárdio2.
Escolha sempre um médico da sua confiança para tratar os seus sintomas18 e para lhe auxiliar na prevenção de doenças cardiovasculares36.
Quais as opções de tratamento disponíveis?
Qualquer que seja o tratamento escolhido pelo médico que vai prestar assistência ao paciente infartado, o ideal é que ele comece dentro das primeiras 6 horas após o início da dor. Quanto mais precoce, maior é a chance de ser restabelecido o fluxo sangüíneo e de oxigênio nas artérias coronárias8, evitando as complicações decorrentes da necrose16 do músculo cardíaco5.
Pontos importantes do tratamento são: alívio da dor, repouso para reduzir o trabalho cardíaco e administração de agentes trombolíticos para melhorar o fluxo sangüíneo.
A administração de oxigênio em fluxo contínuo nas primeiras seis horas, reduz a dor associada à baixa concentração de oxigênio circulante. O uso de drogas que reduzem o uso de oxigênio pelo coração1 faz com que o músculo cardíaco5 sofra menos isquemia37 (ausência de sangue15).
A permanência na Unidade Coronariana deve se restringir ao período crítico, no mínimo 72 horas, pois a incidência38 de complicações neste período justifica a monitorização contínua.
Superada esta fase, o paciente é encaminhado a um quarto privativo, restringindo-se o número de visitas. Progressivamente, ele pode sentar-se durante breves períodos, começa a deambular39 por volta do quarto ou quinto dia. Esta mobilização precoce melhora sensivelmente o bem-estar, além de reduzir a incidência38 de tromboembolia. Mas o paciente deve ser acompanhado de perto para detectar possíveis alterações conseqüentes a esta atividade física.
A dieta será liberada à medida que as condições clínicas permitirem, devendo ser hipocalórica40 e hipossódica (com pouco sal).
As evacuações não devem significar esforço para o paciente, usando, se necessário, laxantes41 suaves.
Os tranqüilizantes podem ser utilizados para amenizar a angústia de alguns pacientes, mas com muito critério, já que esses medicamentos podem aumentar a freqüência cardíaca e a pressão sistólica42.
Quais são as complicações da doença?
As principais complicações do infarto3 são: arritmia43 cardíaca, choque33 cardiogênico, insuficiência respiratória44, insuficiência renal45 ou parada cardiorespiratória.
As complicações mais letais são as arritmias46, que podem ocorrer, mais comumente, nas primeiras 24 horas após o infarto3. Por isso, é importante que, idealmente por pelo menos 72 horas, os pacientes fiquem sob cuidados médicos em unidades de tratamento intensivo coronariano, lá eles recebem todos os cuidados necessários para detectar precocemente e tratar essas arritmias46, através de uma monitorização contínua das complicações do infarto3.
Quais as opções para prevenir esta doença?
Um estilo de vida saudável ajuda a diminuir a mortalidade47 nos casos de infarto3.
Alguns pontos importantes na prevenção:
- Ter uma dieta equilibrada, reduzindo a ingestão de gorduras saturadas48 e aumentando as fibras, frutas, vegetais e cereais.
- Prática regular de atividades físicas.
- Manter o peso ideal, com índice de massa corporal49 abaixo de 25 kg/m², evitando a obesidade50 e seus danos à saúde51.
- Dosar os níveis de colesterol27 e triglicérides52 pelo menos a cada 5 anos a partir dos 35 anos.
- Acompanhar a glicemia53 nas pessoas com mais de 45 anos, para detecção precoce de diabetes mellitus31.
- Medir a pressão arterial26 a cada 2 anos ou em todas as consultas médicas para evitar os danos causados pela hipertensão arterial29 não controlada.
- Abandonar o cigarro para prevenir o infarto do miocárdio2 e outras doenças como o câncer54 de pulmão55 e a doença pulmonar obstrutiva crônica.
- Procurar reduzir o estresse com massagens, ioga, exercícios físicos em geral e meditação.
Perguntas que você pode fazer ao seu médico:
- Qual o risco que eu tenho de sofrer um infarto3? Isto pode ser calculado?
- Minha família tem história de doenças do coração1. Como isto influencia minha saúde51?
- O que mais eu posso fazer para reduzir meu risco de sofrer um ataque cardíaco?
- Quando devo fazer exames de prevenção para evitar as doenças do coração1?
- Se eu parar de fumar, quanto tempo demora para reduzir meu risco cardiovascular?
- Depois de ter tido um infarto3, qual o tipo de dieta que devo seguir?
Fontes:
III Diretriz sobre Tratamento do Infarto3 Agudo56 do Miocárdio6
Universal Definition of Myocardial Infarction - ESC/ACCF/AHA/WHF Expert Consensus Document
Heart Information Series – British Heart Foundation
American Heart Association
Referências:
As informações veiculadas neste texto foram extraídas em parte dos sites da Cleveland Clinic e da Mayo Clinic.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.