Transplante renal: o que é necessário para ser um doador ou um receptor?
O que é transplante renal1?
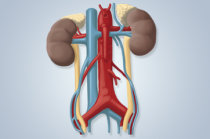
Os rins2 recebem sangue3 arterial diretamente do coração4 e depois que o purificam das substâncias nocivas ao organismo, como a amônia, a ureia5, o ácido úrico e outras, o devolvem pelas veias6 renais, enquanto a urina7 filtrada desce pelos ureteres8, rumo à bexiga9. Além desse papel de “filtro”, os rins2 têm um papel ativo, secretando substâncias importantes para o organismo. Quando o processo de filtragem falha por algum motivo, a pessoa entra em insuficiência renal10, que pode tornar-se crônica e que, ao atingir determinados limites, passa a exigir diálise11 ou transplante renal1 como solução para purificar o sangue3.
O transplante renal1 é a substituição dos rins2 doentes por um rim12 saudável de um doador vivo ou cadavérico e é o tratamento de escolha para os pacientes com doença renal1 terminal ou para a melhoria da qualidade de vida dos pacientes, sendo o recurso mais próximo dos rins2 normais.
É necessário que o sangue3 e os tecidos do doador (vivo ou não) sejam compatíveis com os do receptor. Em geral os transplantes de rim12 de doadores vivos são mais bem-sucedidos do que aqueles de doadores falecidos. O doador que fica com apenas um dos rins2 não sofre qualquer desvantagem funcional, porque um só rim12 é suficiente para dar conta das necessidades orgânicas. Há pessoas que nascem com um único rim12 e que só descobrem isso num exame ocasional, ou nem mesmo chegam a descobrir. As pessoas que doam um dos rins2, em geral vivem tanto quanto aquelas que conservam os dois rins2. Infelizmente, há menos doadores de rins2 do que pessoas necessitando de um transplante e, por isso, há uma Lista Única Nacional de espera. Não é simplesmente uma lista em que quem chega primeiro tem preferência, mas são levadas em conta as situações de emergência13 de cada caso.
Quais são os requisitos para ser um doador de rim12?
- O rim12 pode ser transplantado de um doador vivo ou em morte cerebral14.
- Ser compatível com o receptor, o que exige testes médicos exaustivos.
- Ser ou ter sido pessoa sadia e ter um rim12 igualmente sadio.
- O bom estado do órgão a ser doado é mais importante do que a idade do doador.
- De preferência, ser pessoa que esteja na faixa etária entre 30 e 70 anos.
- O doador deve ficar com o órgão que está em melhor estado.
- Em caso de morte cerebral14, deve-se preferir o rim12 em melhores condições para o transplante.
Quais são os requisitos para poder receber um rim12 doado?
- Estar cadastrado na Lista Única Nacional de espera.
- Ser pessoa que possa suportar uma cirurgia de 4 a 6 horas de duração.
- Não ter lesões15 ou sequelas16 como cirrose17, câncer18 ou acidentes vasculares19.
- Ser pessoa que não tenha focos ativos de infecções20.
- Ser pessoa que não tenha problemas imunológicos.
Como é o transplante e a rejeição?
Apesar do uso de medicamentos supressores, costumam haver episódios de rejeição após a cirurgia. A rejeição pode levar à retenção de líquidos e ao consequente aumento de peso, febre21, dor e inflamação22 na região do transplante, por vezes levando o transplante a fracassar. Na maioria das vezes, os episódios de rejeição ocorrem num prazo de 3 a 4 meses depois do transplante. Em geral, as probabilidades de sucesso com o transplante de um novo rim12 são quase tão elevadas quanto com o primeiro transplante.
Esteja atento a possíveis sinais23 de rejeição e os comunique prontamente a seu médico, mas saiba que esses sintomas24 nem sempre significam rejeição:
- Dor ou inchaço25 do rim12 transplantado.
- Febre21.
- Diminuição da urina7.
- Ganho rápido de peso (devido à acumulação de líquido).
- Edema26 de pálpebras27, mãos28 ou pés.
- Dor ao urinar.
- Urina7 fétida ou sanguinolenta29.
- Aumento na pressão arterial30 sanguínea.
- Tosse ou falta de ar.
- Perda da sensação de bem-estar.
Quais são as complicações mais frequentes dos transplantes renais?
Dentro da categoria geral dos transplantes de órgãos, os transplantes de rins2 são dos mais simples. No entanto, ele também é passível de complicações, cirúrgicas (tromboses31 ou estenoses32 vasculares19, fístulas33 e obstruções urinárias, ruptura das suturas34, hematomas35, linfocele36, etc) ou não cirúrgicas (inflamações37, infecções20, abscessos38, etc). A maioria dessas complicações pode ser identificada pela ultrassonografia39 ou pelo Doppler, um método muito eficiente para detecção de alterações vasculares19. As complicações funcionais mais importantes são a rejeição hiperaguda, aguda ou crônica e a isquemia40 perioperatória.
Como evoluem os transplantes renais?
Os transplantes só são recomendados a pessoas que tenham uma expectativa de vida41 de pelo menos 10 anos.
A sobrevida42 do enxerto43 no primeiro ano é superior a 88 % e ele tem uma vida média de cerca de 15 anos.
Na rejeição crônica existe uma deterioração lenta e progressiva da função renal1.
A causa mais frequente de morbidade44 e mortalidade45 (70 a 80%) são as infecções20, facilitadas pelo período de máxima supressão imunológica, do segundo ao sexto mês após o transplante.
Os rins2 transplantados funcionam, por vezes, mais de 30 anos e as pessoas com rins2 transplantados levam habitualmente uma vida normal e ativa.
Quais são os cuidados especiais que devem ser observados pelos transplantados renais?
Durante os primeiros 15 a 20 dias devem ser feitos exames clínicos e laboratoriais para diagnosticar e prevenir as rejeições.
Após a alta, o transplantado deve fazer exames clínicos e laboratoriais semanalmente, por 30 dias. Após isso, duas vezes por mês, durante três meses.
O maior número (75%) de rejeições e complicações infecciosas ocorre nos três primeiros meses, por isso os cuidados devem ser maiores nesse período. Depois do terceiro mês, os exames podem passar a ser mensais, durante seis meses, e o controle pode ir se espaçando conforme a evolução clínica e o estado do paciente.
Nunca interromper ou modificar a medicação. A rejeição pode ocorrer a qualquer momento, mesmo após muitos anos.
Segundo a revista portuguesa de enfermagem “SINAIS VITAIS”, os seguintes cuidados adicionais são ainda recomendados:
- Hábitos saudáveis de vida: devem incluir uma dieta alimentar adequada, a prática de exercícios físicos controlados e o reforço das medidas de higiene para que se evitem as infecções20 devido à imunossupressão46.
- Planejamento da terapêutica47 e das consultas: o doente deve conhecer os nomes, as dosagens e os efeitos secundários de suas medicações, podendo informá-los a outros médicos que precise consultar, dando especial atenção à imunossupressão46.
- Programa de vigilância continuada: visa fornecer ao paciente alguns sinais23 de alerta que requerem atenção imediata, tais como:
- Diminuição do débito urinário48.
- Febre21.
- Aumento súbito de peso.
- Hipertensão arterial49.
- Edema26.
- Dor ou sensibilidade exacerbada sobre o enxerto43.
Esses fatores devem ser comunicados rapidamente ao médico.
- Recursos disponíveis de assistência: estes doentes devem dispor de contatos permanentes com o serviço que tenha realizado o transplante ou com outros serviços especializados, para qualquer esclarecimento imediato.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.