Opções de tratamentos para o diabetes mellitus
O diabetes1 é uma doença que não tem cura. Não existe ex-diabético. No entanto, existem controles eficazes, capazes de manter as taxas de glicose2 em níveis adequados, permitindo uma vida relativamente normal. Também as possíveis complicações podem ser evitadas com um adequado controle da doença.
As taxas glicêmicas do diabetes tipo 23 ou aquelas tidas como pré-diabéticas podem retornar ao normal após a adoção de algumas medidas terapêuticas e, nesses casos, algumas pessoas falam em “cura”. Isso, no entanto, não é adequado, haja vista que a condição anormal retorna assim que essas medidas sejam suspensas.
Embora o diabetes tipo 14 e tipo 2 tenham um curso mais ou menos padrão em todas as pessoas, há um perfil específico em cada caso (idade, estado físico do paciente, gravidade da doença, perfil de variação da glicemia5, etc.) que deve ser levado em conta individualmente e que interfere na escolha do plano terapêutico. Por outro lado, os recursos para diagnosticar e controlar o diabetes1 têm experimentado contínuas modificações e progressos, tanto no que se refere a medicações como no que diz respeito a técnicas de apuração da glicemia5 e aplicação da insulina6.
Atualmente existem monitores contínuos de glicose2, pequenos equipamentos que podem ser aderidos à pele7 e que fornecem informações em tempo real sobre o comportamento da glicemia5, ajudando a melhorar o tratamento do diabetes1 e a diminuir o risco de complicações, embora os tratamentos de controle ainda devam ser mantidos por toda a vida.
Leia sobre "O que afeta o comportamento da glicemia5", "Cetoacidose diabética8" e "Coma9 hiperosmolar10 hiperglicêmico".
Tratamento para o diabetes tipo 14
O diabetes tipo 14 é devido a uma produção insuficiente de insulina6 pelo pâncreas11. Se uma pessoa tem diabetes tipo 14, ela precisará tomar insulina6, porque o seu corpo não produz esse hormônio12 em quantidade suficiente. O método antigo e ainda usado consiste em administrar a insulina6 por injeção13, pelo menos uma vez por dia, mas frequentemente mais vezes ao dia. Tradicionalmente, a insulina6 deve ser injetada na camada subcutânea14 da pele7 com uma seringa15 descartável.
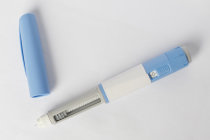
O sistema de caneta consiste em um cartucho com insulina6 colocado em uma caneta giratória com uma agulha descartável na ponta. Esse método permite dosar mais precisamente a insulina6.
As bombas de infusão de insulina6 são equipamentos pequenos e portáteis que liberam insulina6 de modo contínuo. Elas liberam insulina6 por meio de uma cânula colocada sob a pele7 e podem conseguir um melhor controle de glicose2 do que as práticas convencionais de múltiplas injeções diárias.
Outra maneira de administrar insulina6 é inalando-a em pó a partir de um inalador. Dos pulmões16, a insulina6 vai rapidamente para o sangue17.
Em crianças e adolescentes obesos portadores de diabetes tipo 14, uma droga medicamentosa, a metformina18, tem se mostrado útil na associação com a insulina6 para o controle da resistência à insulina19 e na prevenção do ganho de peso.
Enfim, um controle adequado do diabetes tipo 14 exige:
- Alimentação saudável, com baixa ingestão de açúcar20 e gordura21.
- Atividades físicas regulares de pelo menos 30 minutos, 5 vezes na semana.
- Perda do excesso de peso e controle do peso dentro da normalidade.
- Adesão à tomada correta dos remédios prescritos pelo médico.
- Monitoramento periódico dos níveis de glicose2 no sangue17.
- Visitas regulares ao médico para avaliação do controle da doença e monitoramento de eventuais complicações.
Além disso, há remédios caseiros que, no entanto, não substituem o tratamento médico do diabetes1, mas que têm algum efeito hipoglicemiante22: chá de canela, chá de carqueja, chá de pata-de-vaca, chá de sálvia, chá de melão-de-são-caetano, chá de quebra-pedra e chá de anil trepador, também conhecido como insulina6 vegetal.
Tratamentos para o diabetes tipo 23
O diabetes tipo 23 é devido a uma resistência dos tecidos orgânicos em aproveitarem a insulina6 produzida. Se a pessoa tiver diabetes tipo 23, poderá vir a precisar de fazer uso de insulina6, embora não dependa dela desde o início.
A primeira providência a ser tomada no tratamento do diabetes tipo 23 é uma mudança no estilo de vida: alimentação saudável e de baixo conteúdo de açúcar20 e gordura21, estabelecimento de um programa regular de atividades físicas e de perda do peso em excesso e manutenção do peso corporal dentro da normalidade.
Se essas medidas falharem, os pacientes devem obedecer uma estrita adesão às medicações orais ou à insulina6 prescritas pelo médico. Nesses casos, o medicamento de primeira linha que ele receitará provavelmente será a metformina18, principal droga em uso clínico para esse fim desde 1950. No entanto, trata-se de medicamento com várias outras ações e potenciais efeitos colaterais23 e não deve ser tomado sem orientação e acompanhamento médicos. Esse medicamento não estimula a produção de insulina6 pelo pâncreas11 e dessa forma não comporta o risco de produzir crises hipoglicêmicas, mas age por meio de três mecanismos:
- Aumenta a sensibilidade dos tecidos à insulina6 (diminui a resistência à insulina19).
- Reduz a produção de glicose2 pelo fígado24.
- Reduz a absorção de glicose2 pelo trato gastrointestinal.
Tratamento do diabetes gestacional25
O diabetes gestacional25 é o aumento das taxas de glicose2 no sangue17 causada pelas alterações hormonais que ocorrem na gestante. Na maioria das vezes, o controle do diabetes gestacional25 pode ser feito apenas com orientação nutricional adequada para cada período da gravidez26. A prática de atividade física é outra medida de grande eficácia para redução dos níveis glicêmicos, mas só deve ser feita depois de ser avaliado que não existem contraindicações.
Quando esses recursos não são suficientes, há indicação de associar insulina6, cujo uso é seguro durante a gravidez26. A metformina18 também tem se mostrado útil no tratamento do diabetes gestacional25 em obesas.
A maioria das gestações que cursam com diabetes1, quando adequadamente tratadas, terão excelente desfecho e os bebês27 nascerão saudáveis. Contudo, o histórico de diabetes gestacional25 é um importante fator de risco28 para o desenvolvimento de diabetes tipo 23. Por isso, a mãe deve realizar uma nova avaliação da glicemia5 aproximadamente seis semanas após o parto, sem estar em uso de medicamentos hipoglicemiantes29.
Outros recursos para tratamento do diabetes1
Em casos especialmente graves, sobretudo de diabetes tipo 14, quando os medicamentos e as mudanças no estilo de vida não são suficientes para controlar a doença, pode ser necessário um tratamento menos comum. Algumas das opções podem ser a cirurgia bariátrica30, o "pâncreas11 artificial" ou o transplante de ilhotas pancreáticas31. Cada caso deve ser avaliado criteriosamente e individualmente por um especialista e seu paciente. Mas, até o momento, a insulinoterapia constitui o principal pilar do tratamento de pessoas com diabetes tipo 14.
A cirurgia bariátrica30 pode ajudar pessoas obesas e diabéticas tipo 2 a perder uma grande quantidade de peso e recuperar os níveis normais de glicose2 no sangue17.
O “pâncreas artificial” monitora os níveis de glicose2 no sangue17 24 horas por dia e fornece insulina6 ou uma combinação de insulina6 e glucagon32, automaticamente. Desde 2016, os Estados Unidos aprovaram um sistema denominado sistema híbrido33 de circuito fechado. Este sistema mede a glicemia5 a cada cinco minutos durante o dia e a noite e fornece automaticamente a quantidade certa de insulina6 necessária.
O transplante de ilhotas pancreáticas31 é um tratamento para o diabetes tipo 14 que ainda está na fronteira entre o experimental e o clínico.
Veja mais sobre "Diabetes gestacional25", "Hipoglicemia34" e "Curva glicêmica35".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites da Sociedade Brasileira de Diabetes, do National Institutes of Health e da University of California San Francisco.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.