O que é osteomielite?
Osteomielite1 (do grego osteos = osso + myelós = medula2 + -ite, que, em medicina, indica inflamação3) é a inflamação3 aguda ou crônica do osso. Usualmente essa infecção4 é causada por bactérias piogênicas (produtoras de pus5) ou fungos, que pode comprometer também a medula óssea6 e o periósteo7 (membrana que reveste o osso). A bactéria8 que mais comumente causa a osteomielite1 é o Staphylococcus aureus, mas o agente responsável varia de acordo com a idade do paciente e o mecanismo da infecção4. Os ossos longos9 dos membros e da coluna vertebral10 são os mais frequentemente acometidos, no entanto a osteomielite1 pode acometer qualquer osso do corpo. A inflamação3 da medula óssea6 pode fazer pressão contra a parede rígida do osso e comprimir os vasos sanguíneos11 contidos nela, interrompendo o fornecimento de sangue12 ao osso, causando a morte dele.
A osteomielite1 sempre começa como infecção4 aguda e caso não seja tratada adequadamente evolui para uma forma crônica.
Quais são as causas da osteomielite1?
A osteomielite1 é uma infecção4 causada por bactérias, fungos ou vírus13, que podem chegar aos ossos principalmente por uma dessas três vias:
- Circulação14 sanguínea: uma infecção4 pré-existente que se espalha pelo corpo através do sangue12.
- Invasão direta: fraturas expostas, cirurgias, implantes ou próteses, etc.
- Infecções15 dos tecidos moles adjacentes (trauma, cirurgia ou foco infeccioso junto ao osso).
Pode também ser secundária a uma doença vascular periférica16 que produza isquemia17 no osso. As pessoas diabéticas são mais suscetíveis ao desenvolvimento da osteomielite1.
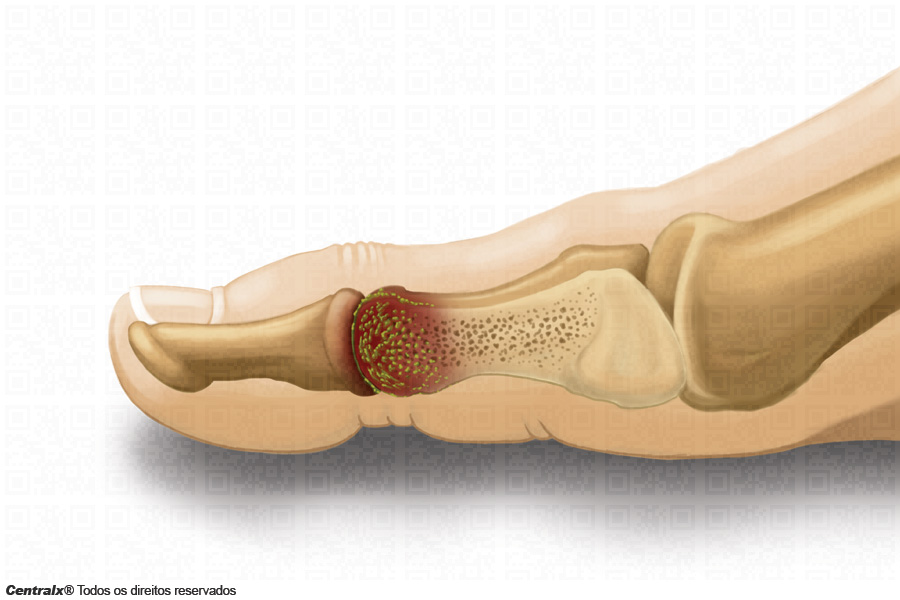
Quais são os sinais18 e sintomas19 da osteomielite1?
Às vezes a osteomielite1 passa meses ou anos sem produzir sintomas19, mas quando eles começam, normalmente, a osteomielite1 causa febre20 e dor no osso infectado, que piora à noite e com a movimentação. Os tecidos que recobrem o osso podem mostrar-se inchados e inflamados e os movimentos podem se tornar dolorosos. As vértebras normalmente desenvolvem infecções15 mais graduais, causando dores persistentes nas costas21 e sensibilidade aumentada ao tato. A febre20 pode estar ausente. Nas infecções15 crônicas que transbordam os ossos podem formar-se abscessos22 nos tecidos moles adjacentes, causando uma supuração23 constante ou intermitente24 através da pele25.
Como o médico diagnostica a osteomielite1?
Uma primeira suspeita diagnóstica pode advir dos sintomas19 e dos exames físicos. Um exame de sangue12 pode auxiliar o diagnóstico26, indicando se há uma quantidade aumentada de leucócitos27 (sobretudo nas formas agudas) bem como taxas elevadas de proteína C reativa e velocidade de sedimentação. A cintilografia28 óssea, a tomografia computadorizada29 e a ressonância magnética30 ajudam a identificar a zona infectada. No entanto, para saber-se qual é a bactéria8 ou fungo31 que está causando a infecção4 deve-se colher amostras de sangue12, pus5, líquido articular ou do próprio osso.
Como o médico trata a osteomielite1?
O tratamento básico da osteomielite1 é feito com antibióticos. Deve-se escolher os antibióticos que têm boa penetração óssea e que cubram os germes mais comumente responsáveis pela osteomielite1. No princípio eles devem ser administrados por via endovenosa, podendo mais tarde ser dados por via oral. A terapia com antibióticos deve durar no mínimo quatro a seis semanas, sendo que algumas pessoas necessitarão de meses de tratamento. Os abscessos22 quase sempre necessitarão de drenagem32 cirúrgica. A drenagem32 sempre deverá ser feita quando o pus5 do osso infectado abrir caminho até à pele25, formando uma fístula33. Os tecidos e ossos mortos devem ser extraídos cirurgicamente e o espaço vazio deve ser preenchido com osso, músculo ou pele25 sãos. Em casos graves pode ser necessária a amputação34 do membro ou a extirpação do osso afetado.
Como prevenir a osteomielite1?
Não há uma maneira específica de se prevenir a osteomielite1. Deve-se procurar evitar as suas possíveis causas.
Como evolui a osteomielite1?
Se uma infecção4 óssea não for tratada de maneira adequada, pode produzir-se uma osteomielite1 crônica que venha a demandar extração do osso ou até mesmo a amputação34 do membro comprometido.
Pode haver evolução do processo inflamatório para as articulações35, levando à artrite36 e artrose37.
Em pacientes com osteomielite1 crônica há o risco de septicemia38 (infecção4 generalizada).
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.