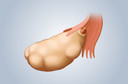
Ooforite1 (ou ovarite) é uma inflamação2 de um ou de ambos os ovários3. A grande resistência da estrutura dos ovários3 e a sua localização de difícil acesso aos germes patogênicos, torna raro o aparecimento de uma inflamação2 autóctone4 desses órgãos. Por isso, a ooforite1 isoladamente é uma condição pouco comum e mais frequentemente ela é uma extensão do comprometimento da trompa de Falópio (tubo que liga os ovários3 ao útero5 e a cuja infecção6 se denomina salpingite).
[Mais...]
1 Ooforite: Inflamação de um ou ambos os ovários. Pode ou não ser associada à infecção da trompa de Falópio (salpingite). A causa mais freqüente é a infecção por bactérias através do ato sexual.
2 Inflamação: Conjunto de processos que se desenvolvem em um tecido em resposta a uma agressão externa. Incluem fenômenos vasculares como vasodilatação, edema, desencadeamento da resposta imunológica, ativação do sistema de coagulação, etc.Quando se produz em um tecido superficial (pele, tecido celular subcutâneo) pode apresentar tumefação, aumento da temperatura local, coloração avermelhada e dor (tétrade de Celso, o cientista que primeiro descreveu as características clínicas da inflamação).
3 Ovários: São órgãos pares com aproximadamente 3cm de comprimento, 2cm de largura e 1,5cm de espessura cada um. Eles estão presos ao útero e à cavidade pelvina por meio de ligamentos. Na puberdade, os ovários começam a secretar os hormônios sexuais, estrógeno e progesterona. As células dos folículos maduros secretam estrógeno, enquanto o corpo lúteo produz grandes quantidades de progesterona e pouco estrógeno.
4 Autóctone: 1. Que ou quem é natural do país ou da região em que habita e descende das raças que ali sempre viveram; aborígene, indígena. 2. Que se origina da região onde é encontrado, onde se manifesta. 3. Diz-se de rocha cujos constituintes se formaram no local. 4. Na medicina, aquele ou aquilo que é formado ou originado no local onde é encontrado. 5. Na linguística, diz-se da primeira língua que se falou em um país, ou de quaisquer de suas características.
5 Útero: Orgão muscular oco (de paredes espessas), na pelve feminina. Constituído pelo fundo (corpo), local de IMPLANTAÇÃO DO EMBRIÃO e DESENVOLVIMENTO FETAL. Além do istmo (na extremidade perineal do fundo), encontra-se o COLO DO ÚTERO (pescoço), que se abre para a VAGINA. Além dos istmos (na extremidade abdominal superior do fundo), encontram-se as TUBAS UTERINAS.
6 Infecção: Doença produzida pela invasão de um germe (bactéria, vírus, fungo, etc.) em um organismo superior. Como conseqüência da mesma podem ser produzidas alterações na estrutura ou funcionamento dos tecidos comprometidos, ocasionando febre, queda do estado geral, e inúmeros sintomas que dependem do tipo de germe e da reação imunológica perante o mesmo.