Como é o câncer de endométrio? Por que ele aparece? Quais são os fatores de risco? Como deve ser diagnosticado e tratado? O que fazer para evitá-lo?
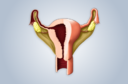
O que é o endométrio1?
O endométrio1 é o revestimento interno do útero2, formado por uma membrana ricamente vascularizada e composta por fibras lisas. Ele é composto de duas camadas: a funcional e a basal. A primeira, adjacente à cavidade uterina, é responsável pela execução das suas funções biológicas; a segunda, aderida ao miométrio3 (camada muscular intermediária do útero2) é responsável pela reconstrução da camada interna, eliminada a cada ciclo menstrual. O endométrio1 é estimulado e prolifera graças à ação dos estrogênios produzidos pelos folículos ovarianos e pela progesterona, produzida pelo corpo lúteo ou amarelo e aumenta sua espessura e vascularização em razão da concentração destes hormônios no sangue4, à espera da nidação5 de um óvulo fecundado6 que desenvolva uma gravidez7. Nos primeiros meses da gravidez7, se for o caso, ele dá formação também à placenta, que proporciona ao feto8 os nutrientes, oxigênio e anticorpos9 e elimina os produtos tóxicos do metabolismo10. Em cada ciclo menstrual o endométrio1 se prepara, pois, para uma gravidez7 e é eliminado pela menstruação11, se ela não acontece. Nas mulheres, o ciclo de proliferação e eliminação do endométrio1, em condições normais é aproximadamente de 28 dias, podendo variar em razão de muitos fatores, como distúrbios hormonais, estresse, perda ou ganho de peso, por exemplo. O sangue4 que a mulher perde pela vagina12 ao fim do seu ciclo menstrual leva junto a camada funcional do endométrio1. Esse processo só cessa com a menopausa13, por volta dos 50 anos.
O que é o câncer14 de endométrio1?
O endométrio1, como qualquer outra parte do corpo humano15, também está sujeito a doenças, entre elas vários tipos de neoplasias16 (câncer14, quase sempre). O câncer14 de endométrio1 está em segundo lugar na lista entre os cânceres ginecológicos mais comuns entre as mulheres e acomete principalmente as mulheres maiores de 60 anos, embora também possa ocorrer antes, em menor porcentagem. As estatísticas revelam que somente 5% das mulheres acometidas têm idade inferior a 40 anos.
Quais são as causas do câncer14 de endométrio1?
Desconhece-se a causa do câncer14 de endométrio1, mas sabe-se que o aumento dos níveis de estrogênio é um fator desencadeante importante. O câncer14 de endométrio1 ocorre mais frequentemente nas mulheres entre 60 e 70 anos, embora possa também ocorrer antes. Alguns fatores de risco para o câncer14 de endométrio1 são conhecidos:
- Obesidade17.
- Dieta rica em gordura18 animal.
- Histórico de pólipos19 endometriais.
- Infertilidade20.
- Menstruações escassas.
- Algumas medicações.
- Aumento dos níveis de estrogênio e menores níveis de progesterona.
- Reposição hormonal.
- Ovários21 policísticos.
- Anovulação22 crônica.
- Início precoce da menstruação11.
- Início tardio da menopausa13.
- Hipertensão arterial23.
- Diabetes mellitus24.
- Histórico pessoal ou familiar de câncer14.
- Hiperplasia endometrial25.
Quais são os principais sinais26 e sintomas27 do câncer14 de endométrio1?
Nas primeiras fases da doença o exame pélvico28 geralmente não apresentará anormalidades e as alterações físicas do útero2 e das estruturas vizinhas apenas podem ser vistas na doença mais avançada. O câncer14 de endométrio1 pode ser laboratorialmente classificado num sentido crescente de gravidade como de grau 1, 2 ou 3; sendo o grau 1 o menos agressivo e o grau 3 o mais agressivo. Num sentido clínico prático, pode-se distinguir o câncer14 que está apenas no útero2, o câncer14 que atinge o útero2 e o colo do útero29, o câncer14 que se espalhou para fora do útero2, mas não fora da pélvis e o câncer14 que já atingiu outros órgãos do abdômen ou fora dele. O câncer14 de endométrio1 pode envolver também os linfonodos30 da pelve31 ou os que se localizam próximos da aorta32 (a maior artéria33 no abdome34). É comum haver sangramentos no intervalo entre as menstruações, sangramento ou manchas de sangue4 vaginais, episódios de sangramento vaginal mesmo depois da menopausa13, dor ou cólica no baixo abdome34 e corrimento vaginal após a menopausa13. Se o tumor35 maligno de endométrio1 já se disseminou para outras áreas do corpo, os sintomas27 estarão relacionados ao comprometimento do órgão atingido.
Como o médico diagnostica o câncer14 de endométrio1?
Uma boa história clínica e um exame clínico cuidadoso podem levantar a suspeita de câncer14 de endométrio1, mas só revelam a presença da doença nas suas fases mais avançadas. No entanto, sangramentos vaginais, em especial na pós-menopausa13, são altamente suspeitos e exigem uma avaliação ginecológica completa. Os exames de ultrassonografia36, curetagem37 e histeroscopia38 são essenciais para realizá-la, porque permitem visualizar o interior do útero2 e retirar uma amostra de material para biópsia39.
Como o médico trata o câncer14 de endométrio1?
O tratamento do câncer14 de endométrio1 é basicamente cirúrgico, mas pode ser associado com radioterapia40, braquiterapia41, hormonioterapia ou quimioterapia42. Conforme o caso pode ser recomendável uma histerectomia43, associada com a retirada bilateral das trompas e dos ovários21 (salpingo-ooforectomia44 bilateral), mesmo no estágio I da doença. O acesso cirúrgico abdominal deve ser preferido em relação ao acesso vaginal porque ele permite uma observação dentro do abdome34 e a retirada de tecido45 para biópsia39. Desde que diagnosticado precocemente, o câncer14 de endométrio1 é curável em 90% dos casos.
Como prevenir o câncer14 de endométrio1?
- Combater a obesidade17.
- Tratar adequadamente os ciclos ovulatórios irregulares.
- Fazer reposição hormonal adequada e criteriosa no climatério46.
- Fazer avaliação periódica de pacientes assintomáticas de alto risco.
- Realizar periodicamente na menopausa13 uma ultrassonografia36 transvaginal.
- Cuidar das lesões47 precursoras nas mulheres com sangramento uterino anormal.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.