Malformações uterinas - quais são? O que ocorre?

O que são malformações uterinas?
O útero normal tem a forma de uma pera de cabeça para baixo. Mede cerca de 7,5 centímetros na maior extensão, por 5 centímetros em sua medida menor e 2,5 centímetros de espessura de suas paredes. Ele é formado por paredes de músculos e é oco, revestido interiormente por um epitélio chamado endométrio. Sua parte de baixo, aberta à vagina, chama-se colo do útero; a parte de cima é chamada de fundo uterino, e é onde se aloja o óvulo fertilizado, para que a gravidez se desenvolva.
Algumas mulheres têm anomalias anatômicas no útero e muitas nem sabem disso, porque podem até já ter tido filhos sem nenhum problema. Estima-se que alguma anomalia anatômica exista em 0,1 a 3,2% das mulheres. Pode ocorrer uma aplasia congênita do útero, que corresponde à ausência do órgão, embora isso seja raro e frequentemente esteja associado a outras malformações. Quando o útero existe, podem ocorrer vários tipos de anomalias:
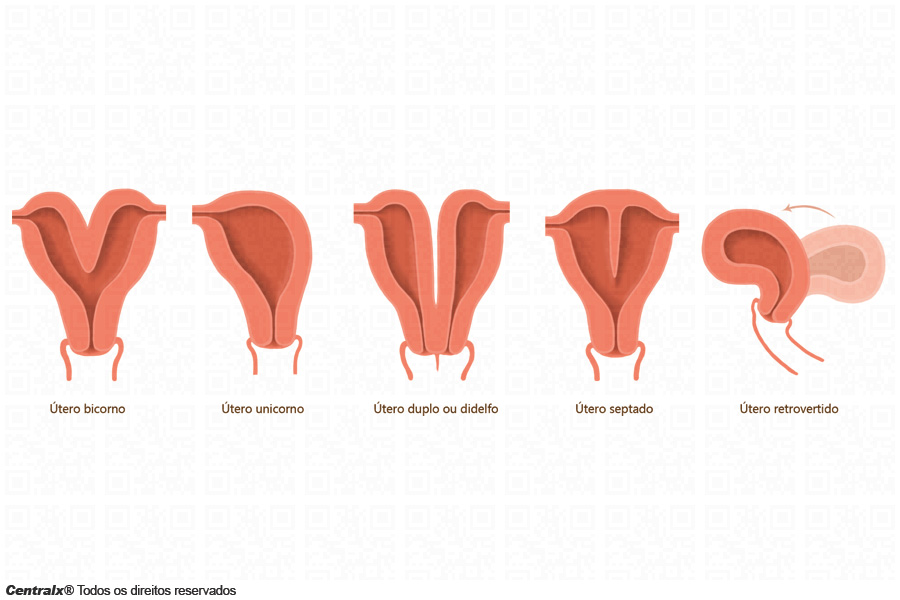
Útero bicorno (útero com dois “chifres”)
É a alteração anatômica mais comum no útero. Em vez de sua aparência normal, o útero se parece mais a um coração, com um recorte na sua parte superior. O bebê em gestação fica com menos espaço para crescer do que tem num útero normal. O corpo do útero não se desenvolve corretamente e se encontra dividido em dois.
Útero unicorno (útero com um "chifre")
O útero unicorno é raro. O órgão não se desenvolve corretamente, tendo apenas metade do tamanho normal. Embora na maioria dos casos a mulher tenha dois ovários, em geral, só há uma trompa uterina, em vez de duas.
Útero duplo ou didelfo
Tem dois colos uterinos desembocando na mesma vagina (mais comum) ou pode ter também duplicidade de vagina, com cada colo desembocando em uma vagina diferente (mais raro). Por vezes, esta malformação é caracterizada pela presença de dois úteros completamente desenvolvidos, cada um deles formado por um corpo, ligado à trompa de falópio correspondente.
Útero septado
No útero septado a cavidade interna do útero é dividida por uma parede longitudinal, chamada septo. O septo pode ir só até metade do caminho ou chegar até o colo do útero.
Útero retrovertido
O útero retrovertido não se trata de uma anomalia de forma, mas de posicionamento. Normalmente, o útero se posta na posição anteversa (inclinado para frente), mas algumas mulheres têm útero retroverso (inclinado para trás).
As malformações uterinas ocorrem quando da fusão dos ductos mullerianos, por volta da sexta semana do desenvolvimento embrionário.
Quais são as causas das malformações uterinas?
As malformações podem ter causas genéticas, esporádicas ou hereditárias, podendo estar associadas a outras malformações. Noutros casos, as malformações são originadas por um problema sofrido pela mãe ao longo da gravidez como, por exemplo, uma doença infecciosa, uma intoxicação ou o consumo de determinados medicamentos durante a gestação.
Quais são as consequências das malformações uterinas?
As consequências mais significativas das malformações uterinas incidem sobre a fertilidade e a gravidez. O útero retroverso não afeta a fertilidade e o útero septado só às vezes o faz. Uma mulher com útero unicorno pode ter dificuldades de engravidar, porque só tem uma trompa. Em geral, pode-se dizer que as anomalias anatômicas do útero não impedem a gravidez, de forma absoluta; apenas tornam a gestação mais difícil.
Aliás, no que diz respeito à gravidez, há um risco maior de se ter complicações durante a gestação ou no parto, em especial no caso do útero unicorno. Com o útero bicorno ou unicorno pode haver ameaça de parto prematuro, porque há menos espaço para o bebê crescer. Alguns especialistas dizem que não há dados concretos que associem as anomalias uterinas a um risco maior de aborto espontâneo.
Quais são as principais características clínicas das malformações uterinas?
As malformações do útero costumam ser assintomáticas e despercebidas ao longo da infância e só começam a ser diagnosticadas na idade adulta, quando começam a surgir os primeiros problemas menstruais ou dor durante o coito. Mais tarde, quando a mulher deseja engravidar, podem aparecer as dificuldades de fertilização.
Outras anormalidades associadas podem ser: rim solitário, duplicação ureteral e/ou duplicação do sistema pielocalicial. Isto porque a origem dos órgãos genitais no embrião é semelhante a dos órgãos do aparelho urinário.
Leia mais em "Dor na relação sexual ou dispareunia" e "Conhecimentos básicos sobre relação sexual".
Como o médico diagnostica as malformações uterinas?
Se a mulher tem dificuldade para engravidar, de causa desconhecida, as anomalias uterinas devem ser aventadas. Uma série de exames pode ser feita para detectar o tipo de anomalia. Um deles é a histerossalpingografia, que é uma radiografia com contraste. Outro é a ultrassonografia. Hoje em dia, é fácil detectar estas malformações por meio de imagens bidimensionais pela via abdominal ou endovaginal. Uma laparoscopia pode permitir examinar melhor o útero e as trompas, e também retirar um eventual septo que por ventura exista.
Quais são as complicações possíveis a partir das malformações uterinas?
O exame e a correção das anomalias uterinas podem ocasionar algumas complicações. A laparoscopia pode criar aderências e cicatrizes que atrapalham a fertilidade.
Saiba mais em nossos artigos sobre "Sintomas Precoces de Gravidez", "Amenorreia", "Histerectomia ou retirada do útero" e "Laparoscopia".
