Mola hidatiforme ou gravidez molar - como ela é?
O que é mola hidatiforme1?
Mola hidatiforme1 (do grego: molar = massa + hydatisiaforme = aquosa), gravidez2 em mola ou gravidez2 molar é um distúrbio da gravidez2 em que a placenta e o feto3 não se desenvolvem adequadamente. A mola hidatiforme1 é dita total quando toda a placenta e o embrião não se desenvolvem normalmente e parcial quando isso acontece apenas com parte da placenta e do embrião.
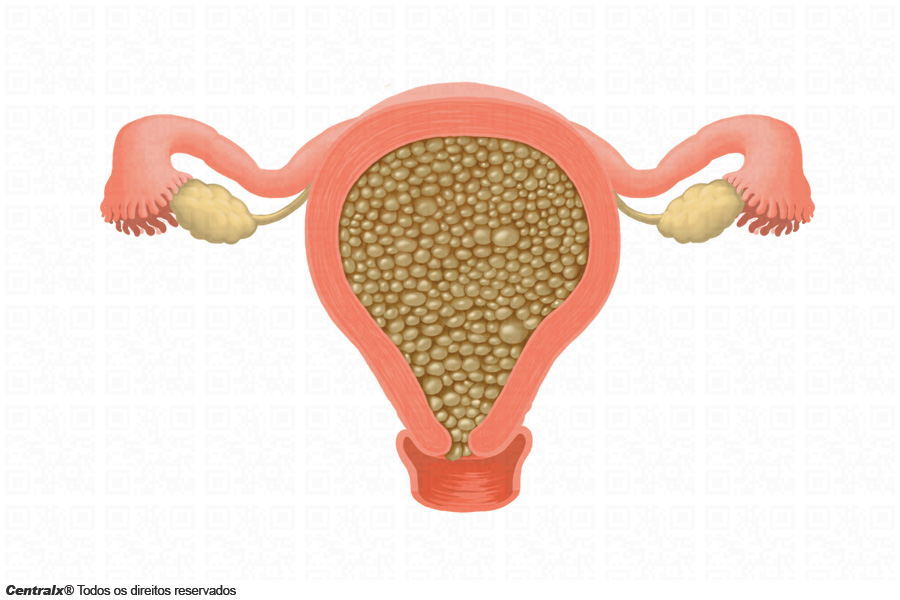
As células4 do embrião formam sacos de líquidos, os quais também podem ser chamados de tumor5 trofoblástico gestacional. A mola hidatiforme1 se assemelha macroscopicamente a um cacho de uvas. Ela faz parte das chamadas doenças trofoblásticas gestacionais permanentes.
Quais são as causas da mola hidatiforme1?
As causas da mola hidatiforme1 não estão ainda totalmente esclarecidas, mas sabe-se que ela ocorre quando um óvulo6 é fecundado por dois espermatozoides7 ao mesmo tempo ou quando o óvulo fecundado8 não continha os 23 cromossomos9 normais em humanos.
Qual o mecanismo de ação da mola hidatiforme1?
A gonadotrofina coriônica humana10 (GCH), um hormônio11 produzido pelo tumor5 hidatiforme, pode causar cistos preenchidos com líquidos, que são formados nos ovários12. Eles ocorrem apenas com níveis muito elevados de GCH, podendo ser grandes o suficiente para causar inchaço13 abdominal. Mas, mesmo que eles possam se tornar muito grandes, podem desaparecer espontaneamente cerca de oito semanas após a gravidez2 molar ser removida.
Quais são as principais características clínicas da mola hidatiforme1?
Atualmente existe um número significativo de casos diagnosticados quando ainda são assintomáticos, graças ao emprego da ultrassonografia14 no pré-natal, mas quando a mola hidatiforme1 chega a dar sintomas15, entre os principais contam-se perdas sanguíneas vaginais indolores, enjoos, vômitos16 matinais excessivos, pressão sanguínea elevada, arritmias17 cardíacas, proteinúria18 (proteínas19 na urina20), dores abdominais e nas costas21 e desconforto na pelve22.
Além disso, é comum que haja sangramento vaginal no quarto ou quinto mês (coágulos sanguíneos ou corrimento amarronzado) e que o útero23 e os ovários12 estejam visivelmente maiores que o esperado. Em casos de hemorragia24 severa ou prolongada pode ocorrer anemia25, gerando fadiga26 e falta de ar durante a realização de atividades físicas.
O crescimento uterino anormal ocorre em cerca de 1/4 das mulheres com molas completas e raramente naquelas com molas parciais. Nos casos de mola hidatiforme1, o vômito27 pode ser mais frequente e mais severo que numa gravidez2 normal. Quando ocorre pré-eclâmpsia28 ou hipertireoidismo29, aparecerão também os sintomas15 característicos dessas duas enfermidades.
Como o médico diagnostica a mola hidatiforme1?
Além dos sinais30 e sintomas15 que podem ser captados pela história clínica da paciente, os tumores hidatiformes podem ser visíveis numa ecografia31 ou ultrassonografia14. As análises de sangue32 e de urina20 detectam níveis excessivos de gonadotrofina coriônica. Pode haver também sintomas15 associados de hipertireoidismo29 e alterações correspondentes nos exames laboratoriais.
Como o médico trata a mola hidatiforme1?
O tratamento da mola hidatiforme1 pode ser feito com o uso de remédios que provocam o aborto ou o tumor5 pode ser removido por sucção do conteúdo do útero23 ou por raspagem. Às vezes, é necessário recorrer à quimioterapia33 para eliminação total das células4 anômalas.
Como evolui a mola hidatiforme1?
A gravidez2 atual é obviamente inviável, mas em 80% dos casos a recuperação é completa e sem complicações nem reincidências em gravidezes futuras. Mesmo sem tratamento, é possível que o corpo reabsorva ou elimine as células4 anormais, quando a mola ainda é pequena. Em 2 a 3% dos casos, a mola hidatiforme1 pode se transformar em um tumor5 maligno.
Como prevenir a mola hidatiforme1?
Não há como prevenir a ocorrência da mola hidatiforme1.
Quais são as complicações que podem decorrer da mola hidatiforme1?
A mola hidatiforme1 já é, em si mesma, uma complicação da gravidez2, com potencial de evolução para formas que necessitem de tratamento sistêmico34 e podem ser ameaçadoras da vida. O conjunto de células4 anormais que constitui a mola hidatiforme1 pode espalhar-se para fora do útero23 e gerar complicações como um câncer35, por exemplo. Algumas mulheres, mesmo após a curetagem36, podem permanecer com células4 do embrião dentro do útero23 e estas podem virar um câncer35.
Para maiores informações, leia também os artigos sobre "Sintomas15 Precoces de Gravidez2", "Teste de gravidez2", "Curetagem36 uterina" e "Aborto"
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.