Artrite enteropática - uma em cada cinco pessoas com doença inflamatória intestinal desenvolverá este tipo de artrite
O que é artrite1?
A “artrite1” não é uma doença única, mas um numeroso grupo de doenças que têm em comum o fato de comprometerem as articulações2. Existem mais de 100 tipos diferentes de artrite1 e condições médicas relacionadas. Por isso mesmo o termo “artrite” quase sempre aparece adjetivado: artrite reumatoide3, artrite1 degenerativa4, artrite1 inflamatória, etc.
Pessoas de todas as idades, sexos e raças podem ter artrite1, mas ela é mais comum entre as mulheres e ocorre com mais frequência à medida que as pessoas envelhecem. Os sintomas5 comuns da artrite1 podem ser leves, moderados ou graves; incluem inchaço6, dor, rigidez e diminuição da amplitude de movimento das articulações2. A artrite1 grave pode resultar em dor crônica, incapacidade de realizar atividades diárias e dificultar a caminhada ou a subida de escadas.
Saiba mais sobre "Artrite1", "Artrite reumatoide3" e "Artrite1 reacional".
O que é artrite1 enteropática?
A artrite1 enteropática é um tipo de artrite1 que pode se desenvolver em pessoas com doença inflamatória intestinal, como colite7 ulcerativa ou doença de Crohn8, por exemplo. Ela pertence a uma família de doenças chamadas espondiloartropatias soronegativas, que incluem espondilite anquilosante, artrite1 psoriásica e artrite1 reativa.
Quais são as causas da artrite1 enteropática?
Mesmo que a patogênese9 da artrite1 enteropática ainda não tenha sido totalmente esclarecida, há a observação de que a inflamação10 articular ocorre em indivíduos geneticamente predispostos. Além da reconhecida suscetibilidade genética, um papel importante também foi dado aos fatores ambientais no desencadeamento do aparecimento da doença. Embora classicamente seja associada com colite7 ulcerativa e doença de Crohn8, outras doenças gastrointestinais, como a doença de Whipple, a doença celíaca e a cirurgia de bypass intestinal também podem estar associadas a uma artrite1 enteropática. Também pode ser raramente desencadeada por enterite devido à Salmonella, Shigella ou Yersinia.
Qual é o mecanismo fisiológico11 da artrite1 enteropática?
Há relação entre a inflamação10 bacteriana da mucosa intestinal12 e a artrite1. As teorias atuais pregam uma migração de linfócitos ou macrófagos13 desde a mucosa intestinal12 inflamada até as articulações2. Vários estudos têm avaliado o papel da flora intestinal na eclosão e progressão da doença e sugerido a possível via envolvida na inflamação10 articular e intestinal, que pode ser a seguinte: na fase aguda da inflamação10, as infecções14 bacterianas podem causar inflamação10 intestinal aguda e certas bactérias podem sobreviver intracelularmente em macrófagos13 que trafegam até as articulações2, onde causam artrite1 em hospedeiros geneticamente predispostos.
Quais são as principais características clínicas da artrite1 enteropática?
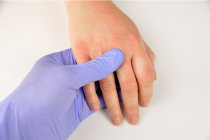
A artrite1 enteropática afeta tipicamente pessoas mais jovens, entre 15 e 40 anos de idade, homens ou mulheres, mas as pessoas mais velhas também podem ter a doença. Os sintomas5 específicos da artrite1 enteropática variam de pessoa para pessoa. Geralmente afeta as articulações2 dos membros inferiores e da coluna, mas qualquer outra articulação15 também pode ser afetada. Ela pode causar dores generalizadas debilitantes pelo corpo, semelhantes às da fibromialgia16. Nem todas as pessoas que têm uma doença inflamatória intestinal terão artrite1 enteropática. Apenas cerca de uma em cada cinco pessoas com doença inflamatória intestinal desenvolverá artrite1 enteropática.
Os sintomas5 da artrite1 enteropática podem ser muito diferentes de uma pessoa para outra. Alguns pacientes com artrite1 enteropática experimentam um surto de dor nas articulações2, mais ou menos ao mesmo tempo que a doença intestinal se inflama. Em outros, a artrite1 não está associada aos surtos de doença intestinal e pode se manifestar independentemente deles.
A apresentação mais comum da doença se dá por meio de dores nas articulações2 e/ou em todo o corpo, mas não há inflamação10 ou inchaço6 nas articulações2, embora as dores possam ser intensamente debilitantes. Outra apresentação da artrite1 enteropática resulta em inflamação10 da coluna e das articulações2 sacroilíacas (articulações2 entre a coluna e a pelve17), levando a dores nas costas18, que também podem ser debilitantes.
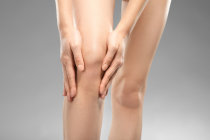
A artrite1 enteropática pode afetar de forma aguda as articulações2 periféricas, sobretudo na parte inferior do corpo (tornozelos, joelhos, quadris) e ocasionalmente os punhos e cotovelos. Menos comumente, pode haver artrite1 periférica crônica afetando essas e outras articulações2 (cotovelos, ombros, pulsos, etc.).
Leia sobre "Fibromialgia16", "Espondilite anquilosante", "Doença de Crohn8" e "Colite7 ulcerativa".
Como o médico diagnostica a artrite1 enteropática?
Não há um teste específico para confirmar o diagnóstico19 de artrite1 enteropática. O diagnóstico19 é realizado através da confirmação da presença de doença inflamatória intestinal e descartando as outras causas de artrite1. A artrite1 é melhor diagnosticada pelo reumatologista e a doença inflamatória intestinal pelo gastroenterologista. Para fazer o diagnóstico19, o médico deve coletar uma história completa e realizar um exame físico específico. Através dessas informações, o médico solicitará a realização de alguns exames de laboratório e de imagem para confirmar o diagnóstico19.
A maioria das pessoas com doença inflamatória intestinal descobrirá que tem artrite1 enteropática depois de desenvolver dores no corpo ou nas articulações2. Às vezes, dá-se o contrário quando algumas pessoas com sintomas5 de artrite1 descobrem que têm doença inflamatória intestinal.
Como o médico trata a artrite1 enteropática?
O manejo adequado de pacientes com artrite1 enteropática requer uma cooperação ativa entre gastroenterologista e reumatologista. Os corticosteroides e outras medicações úteis para conter a inflamação10 intestinal levam também à redução dos sintomas5 da artrite1. A experiência sugere que a maioria dos pacientes responde prontamente a drogas anti-inflamatórias, úteis para controlar a inflamação10 conjunta.
Os imunossupressores mostram eficácia em alguns pacientes com artrite1 enteropática e outros componentes extraintestinais. Alguns autores também propuseram o uso de probióticos20 para tratar pacientes com doença inflamatória intestinal e artrite1. Os probióticos20 alteram a flora intestinal e limitam as artralgias21 persistentes dos sujeitos nos estágios iniciais da doença, ou seja, antes do início do dano articular.
Finalmente, considerando-se o alto risco cardiovascular entre os pacientes com doença inflamatória intestinal, os medicamentos cardiovasculares comuns podem prevenir ou tratar a doença arterial coronariana e controlar a doença inflamatória intestinal.
Como evolui a artrite1 enteropática?
As dores podem melhorar se a doença intestinal inflamatória for adequadamente tratada, mas em pessoas em que a artrite1 enteropática afeta a coluna ou as articulações2 sacroilíacas o controle adequado da doença intestinal pode não melhorar a inflamação10 articular.
Veja também sobre "Benefícios dos probióticos20" e "Corticoides".
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.